Introducción:
¿Alguna vez has escuchado la frase “todas las enfermedades empiezan en el intestino”? En mi búsqueda personal por mejorar la salud digestiva, me topé una y otra vez con el término síndrome del intestino permeable (conocido en inglés como leaky gut syndrome). Al principio sonaba confuso, casi como un concepto sacado de la medicina alternativa. Sin embargo, investigando a fondo descubrí que detrás del término hay una base científica real: la hiperpermeabilidad intestinal, es decir, un aumento anormal en la porosidad de la barrera del intestino. En este artículo, exploraremos en detalle qué significa tener un “intestino permeable”, sus causas, síntomas, riesgos y —lo más importante— qué podemos hacer al respecto para cuidar nuestra salud digestiva de forma integral.
¿Qué es el síndrome del intestino permeable?
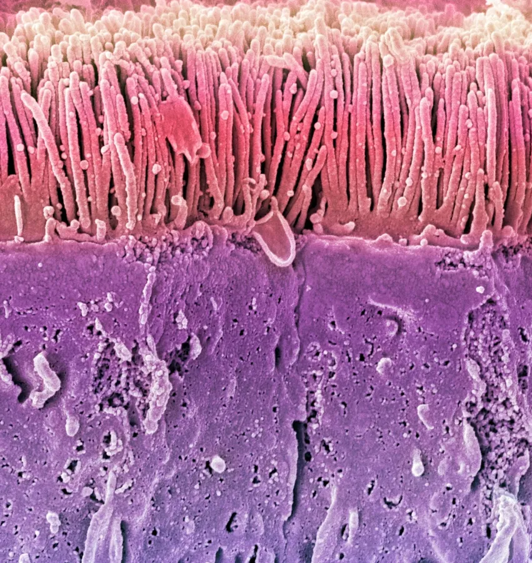
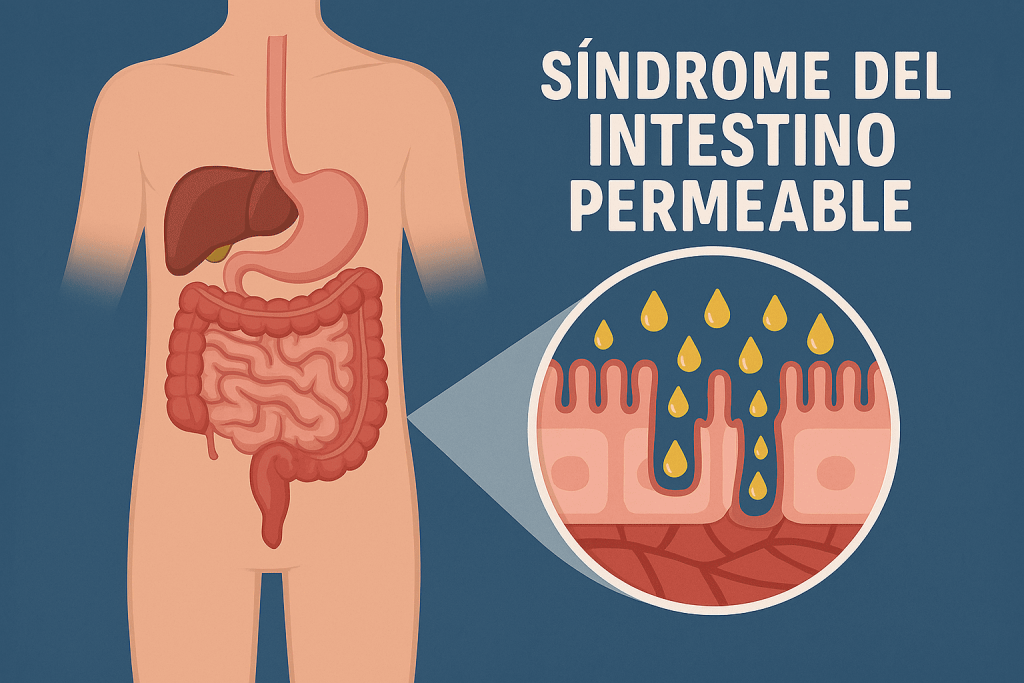
La imagen es una microscopía electrónica de células intestinales (en púrpura) cubiertas de microvellosidades (en rosa). Normalmente, estas células están muy unidas por “uniones estrechas” que permiten el paso selectivo de nutrientes a través de la pared intestinal. En el síndrome del intestino permeable, la inflamación u otros factores pueden aflojar dichas uniones, haciendo la pared intestinal más porosa de lo normal. Esto significa que partículas no deseadas (como fragmentos de alimentos sin digerir, bacterias o toxinas) pueden filtrarse desde el tubo digestivo hacia el torrente sanguíneo, desencadenando respuestas inmunitarias y causando malestar.
En otras palabras, un intestino “permeable” es aquel cuya barrera protectora está comprometida. Bajo condiciones normales, el intestino delgado actúa como filtro inteligente: absorbe los nutrientes necesarios y bloquea el paso de gérmenes y toxinas. La pared intestinal está tapizada por células unidas firmemente entre sí mediante proteínas especializadas (zonulina, ocludinas, cadherinas, etc.) que forman las uniones estrechas. Estas uniones son el pegamento que mantiene la barrera cohesionada. Cuando algo provoca que las uniones se “aflojen” en exceso, la barrera pierde selectividad y deja pasar sustancias potencialmente dañinas.
Los médicos y científicos se refieren a este fenómeno como aumento de la permeabilidad intestinal o hiperpermeabilidad intestinal, más que como un “síndrome” independiente. Es importante aclarar esto: el intestino permeable existe y puede tener consecuencias reales, pero no se considera una enfermedad por sí sola, sino un proceso que ocurre en conjunto con otras condiciones. De hecho, la comunidad médica discute activamente sobre la causalidad: ¿es el intestino permeable la causa de ciertos problemas de salud, o más bien es la consecuencia de ellos? La evidencia actual sugiere que, en muchos casos, es lo segundo: diversas enfermedades y factores pueden dañar la barrera intestinal y volverla más porosa. Más adelante profundizaremos en esos factores, así como en los problemas asociados.
Causas del intestino permeable
No existe una única causa para la hiperpermeabilidad intestinal; suele ser multifactorial. Imagina la barrera intestinal como un muro de ladrillos (las células) pegados con cemento (uniones estrechas). Diferentes elementos pueden debilitar ese “cemento” y provocar pequeñas brechas. Entre las causas y factores de riesgo más estudiados se encuentran:
- Alimentación inadecuada: Una dieta baja en fibra y alta en ultraprocesados puede contribuir al intestino permeable. La fibra dietética (presente en frutas, vegetales, legumbres y granos integrales) alimenta a bacterias beneficiosas y mantiene la capa de mucus intestinal que protege la pared; sin suficiente fibra, ciertas bacterias “hambrientas” pueden consumir esa capa mucosa, adelgazándola. Además, las dietas ricas en grasas saturadas (comunes en comida rápida, embutidos, snacks industrializados) han demostrado aumentar poblaciones de microbios intestinales que aflojan las uniones estrechas de la pared. Estos microbios liberan moléculas inflamatorias como los lipopolisacáridos (LPS), toxinas bacterianas que pueden dañar la barrera intestinal y filtrarse al torrente sanguíneo agravando la inflamación sistémica. Por el contrario, las grasas insaturadas “buenas” (aceite de oliva, omega-3 de pescados, frutos secos) tienden a proteger la barrera al reducir los LPS y la inflamación. Nutrientes antioxidantes llamados polifenoles (presentes en frutas, verduras, té verde, cacao, etc.) también ayudan: se ha demostrado que aumentan la producción de proteínas de unión estrecha, reforzando la integridad de la pared intestinal.
- Disbiosis intestinal: El desequilibrio del microbioma (flora intestinal) es otro factor clave. Un sobrecrecimiento de bacterias dañinas en el intestino delgado (SIBO) o una baja diversidad microbiana puede degradar la mucosa y producir toxinas que inflaman la pared intestinal. Por ejemplo, ciertos patógenos liberan enzimas y proteínas que rompen las uniones celulares para invadir el organismo. Cuando falta un balance saludable de bacterias (insuficientes probióticos naturales como Lactobacillus o Bifidobacterium), la barrera se vuelve más vulnerable.
- Infecciones gastrointestinales: Episodios de gastroenteritis severa u otras infecciones (por bacterias, hongos o parásitos) pueden dañar temporalmente la mucosa. La inflamación aguda durante la infección puede “agujerear” el intestino por un tiempo, y en algunos casos ese aumento de permeabilidad podría volverse crónico si la microbiota no se recupera bien.
- Estrés crónico: El estrés psicológico prolongado no solo afecta la mente, también el intestino. Existe un eje intestino-cerebro muy sensible. Estudios en animales y algunos en humanos sugieren que el estrés sostenido libera hormonas (cortisol, CRH) que activan células inmunitarias (mastocitos) en el tracto digestivo, aumentando la permeabilidad intestinal. Aunque en voluntarios sanos ha sido difícil probarlo de forma concluyente debido a las variaciones individuales, se considera que el estrés y la ansiedad crónica pueden contribuir a un intestino más “flojo” en sus uniones. Además, el estrés puede alterar el microbioma (por cambios en hábitos alimenticios, hormonas, etc.), lo cual indirectamente afecta la barrera.
- Consumo de alcohol y tabaco: El alcohol es un irritante intestinal conocido. Incluso una sola borrachera puede aumentar la permeabilidad al dañar las células epiteliales y abrir las uniones estrechas. El consumo crónico de alcohol produce inflamación y disbiosis, fomentando más liberación de LPS tóxicos que perpetúan el círculo vicioso. El tabaquismo también se asocia a inflamación digestiva y alteraciones en la flora, pudiendo ser un factor agravante.
- Medicamentos irritantes: Ciertos fármacos pueden afectar la integridad intestinal. Los antiinflamatorios no esteroideos (AINEs) como el ibuprofeno, naproxeno, aspirina, son conocidos por dañar la mucosa digestiva con uso prolongado. Estas drogas reducen la producción del mucus protector y pueden lesionar directamente las uniones celulares, causando micro-ulceraciones. De hecho, el uso crónico de AINEs es una causa frecuente de aumento de permeabilidad y enteropatía (daño en intestino delgado). Los antibióticos, por su parte, alteran profundamente el microbioma; tras un tratamiento antibiótico, mientras la flora benéfica se recupera, la barrera intestinal puede estar más expuesta a agresores.
- Trastornos autoinmunes y enfermedades intestinales: Existe una relación compleja entre el intestino permeable y ciertas enfermedades. Por ejemplo, en la enfermedad celíaca (intolerancia autoinmune al gluten) se libera una proteína llamada zonulina que abre las uniones estrechas; al ingerir gluten, los celíacos experimentan un aumento marcado de permeabilidad intestinal como parte del daño que ocurre en la mucosa. En enfermedades inflamatorias intestinales como Crohn o colitis ulcerativa también se observa una barrera debilitada debido a la inflamación crónica. Incluso el síndrome de intestino irritable (SII), que no es autoinmune pero sí un trastorno funcional digestivo, se ha asociado a hiperpermeabilidad: una revisión de Clínica Mayo encontró que hasta 62% de pacientes con SII tipo diarrea y ~25% de los SII tipo estreñimiento presentaban permeabilidad intestinal anormal. Esto sugiere que las personas con estas afecciones tienen más riesgo de “intestino permeable” persistente.
- Otros factores: La diabetes (especialmente tipo 1 autoinmune) y la obesidad se han vinculado con cambios en la barrera intestinal. En diabetes tipo 1, se cree que una pared intestinal hiperpermeable podría permitir el paso de moléculas desencadenantes de la autoinmunidad pancreática. En obesidad y síndrome metabólico, una dieta inflamatoria sumada a disbiosis genera permeabilidad aumentada; los LPS filtrados al torrente sanguíneo inducen resistencia a la insulina e inflamación sistémica de bajo grado, contribuyendo al desarrollo de diabetes tipo 2 y enfermedades cardíacas. También el hipotiroidismo autoinmune (Hashimoto), la psoriasis, entre otras condiciones crónicas, han sido estudiados por su posible vínculo con intestino permeable (aunque a veces es difícil distinguir causa de efecto).
Como vemos, las causas son variadas e interconectadas. Muchas de ellas confluye en un tema común: inflamación y desequilibrio del microbioma, que terminan debilitando la barrera intestinal. Cabe señalar que la ciencia aún está aclarando qué factores son desencadenantes primarios y cuáles son secundarios. No obstante, si tenemos varios de estos factores (por ejemplo, mala alimentación + estrés + uso frecuente de ibuprofeno), es más probable que nuestra pared intestinal esté comprometida.
¿A quiénes afecta más frecuentemente?
El síndrome del intestino permeable no discrimina por sí mismo, pero ciertas poblaciones tienen mayor predisposición a presentarlo debido a las condiciones asociadas. Entre los grupos que con mayor frecuencia pueden experimentar hiperpermeabilidad intestinal encontramos:
- Personas con trastornos digestivos: Como mencionamos, pacientes con síndrome de intestino irritable (SII), enfermedad inflamatoria intestinal (Crohn, colitis) o celiaquía no diagnosticada suelen reportar síntomas compatibles con intestino permeable. Estas condiciones inflaman o dañan directamente la mucosa, así que no es sorprendente que la barrera se vea afectada. Por ejemplo, el SII es el trastorno digestivo más comúnmente diagnosticado y a menudo viene acompañado de mayor permeabilidad. También quienes sufren sobrecrecimiento bacteriano (SIBO), candidiasis intestinal crónica u otras disbiosis tienen mayor riesgo.
- Pacientes con enfermedades autoinmunes: Hay una teoría emergente (propuesta por expertos como el Dr. Alessio Fasano) de que para que se desencadene una enfermedad autoinmune se requieren tres factores: predisposición genética, un desencadenante ambiental y un aumento de permeabilidad intestinal que permita el paso de ese desencadenante hacia el sistema inmunológico. Si bien esto sigue en estudio, se ha observado hiperpermeabilidad en condiciones autoinmunes como la artritis reumatoide, lupus, esclerosis múltiple, diabetes tipo 1, tiroiditis de Hashimoto, etc. Es posible que en personas genéticamente susceptibles, un intestino permeable facilite la entrada de proteínas o toxinas que confunden al sistema inmune y gatillan la autoagresión. Por ende, individuos con trastornos autoinmunes establecidos (o antecedentes familiares fuertes) deben prestar atención especial a la salud de su intestino. Nota: No se afirma que el intestino permeable cause por sí solo estas enfermedades, pero puede ser un factor intermediario en el “combo” de causas.
- Individuos con alto estrés o mala calidad de vida: Aquellos bajo estrés crónico, ansiedad, mal dormir, y hábitos de vida poco saludables (sedentarismo extremo o sobreentrenamiento, consumo alto de alcohol, fumar) tienden a tener más problemas digestivos en general. El estrés mantenido, por ejemplo, se ha asociado con síntomas gastrointestinales funcionales y posiblemente mayor permeabilidad en personas susceptibles. Yo mismo, en épocas de mucho estrés laboral, noté más hinchazón y malestar que asocié a desbalances intestinales. Si tu estilo de vida es estresante y además comes mal, es una combinación propicia para un intestino permeable.
- Personas con dieta poco saludable o deficiente: Cualquier persona que siga por mucho tiempo una dieta inadecuada (muy alta en azúcares, procesados, baja en fibra, con exceso de alcohol) puede terminar alterando su microbioma y generando inflamación intestinal. Esto incluye también a quienes tienen deficiencias nutricionales importantes (por dietas muy restrictivas o monótonas), ya que ciertos nutrientes son clave para mantener la mucosa sana. Por ejemplo, deficiencia de zinc, vitamina D, vitamina A o aminoácidos puede dificultar la regeneración de las células intestinales.
- Usuarios crónicos de medicamentos agresivos: Pacientes que por otras patologías requieren tomar frecuentemente AINEs (antiinflamatorios) o antibióticos pueden ver comprometida su barrera intestinal con el tiempo. También tratamientos como quimioterapias o radioterapias (en cáncer) suelen dañar las mucosas. Estos individuos deben tener un monitoreo de su salud digestiva.
- Niños con trastornos del neurodesarrollo: Por ejemplo, se ha investigado la posible relación entre el autismo y la permeabilidad intestinal. Algunos estudios encontraron permeabilidad aumentada en ciertos niños con autismo y sus familiares, aunque otros no hallaron diferencias significativas. No hay conclusiones firmes aún, pero la hipótesis es que una microbiota alterada en el autismo podría afectar la barrera intestinal. En todo caso, los niños autistas a menudo tienen síntomas digestivos (diarrea, estreñimiento) que merecen atención, sea o no por intestino permeable. Padres de niños con autismo u otros trastornos del desarrollo podrían estar atentos a la salud gastrointestinal como parte integral del cuidado.
- Adultos mayores: Con la edad, la mucosa intestinal tiende a regenerar más lentamente, y la flora intestinal también cambia. Personas de la tercera edad, especialmente si están polimedicadas o con dietas limitadas, podrían tener más riesgo de permeabilidad. Aunque no es una regla fija, sí se sabe que la incidencia de condiciones asociadas (como enfermedades inflamatorias, uso de medicamentos, etc.) aumenta con la edad.
En resumen, cualquier persona puede tener intestino permeable si confluyen factores negativos suficientes. Pero son más vulnerables quienes ya tienen problemas digestivos, autoinmunes o un estilo de vida poco saludable. Identificar si estás en uno de estos grupos de riesgo puede ayudarte a tomar medidas preventivas que describiremos más adelante.
Síntomas comunes y signos menos conocidos
Una dificultad con el síndrome de intestino permeable es que sus síntomas no son exclusivos; suelen imitar o coincidir con los de otras afecciones digestivas, lo que puede llevar a confusión. De hecho, muchos médicos convencionales no diagnostican “intestino permeable” como tal justamente porque los síntomas pueden deberse a múltiples causas. Aun así, quienes defienden la existencia de este síndrome describen una constelación de manifestaciones clínicas que podrían estar relacionadas con una barrera intestinal comprometida.
Síntomas digestivos frecuentes:
- Alteraciones del tránsito intestinal: diarrea crónica, estreñimiento persistente o episodios alternantes de ambos; además de gases y distensión abdominal (hinchazón) recurrente.
- Malestar digestivo general: dolor o cólicos abdominales, sobre todo tras ciertas comidas, e intolerancias alimentarias nuevas (personas que de pronto no toleran alimentos que antes digerían bien, debido a que más partículas atraviesan la pared intestinal y activan al sistema inmune).
- Deficiencias nutricionales: un intestino “con fugas” podría no absorber eficientemente todas las vitaminas y minerales, contribuyendo a déficit de nutrientes a pesar de una dieta adecuada. Por ejemplo, deficiencia de hierro, B12 u otras, sin causa aparente, podrían ser signo de mala absorción intestinal.
Síntomas sistémicos y menos conocidos:
- Fatiga crónica y falta de energía: el paciente con intestino permeable a menudo reporta cansancio constante, “agotamiento” sin explicación clara. Esto podría relacionarse con la inflamación sistémica de bajo grado que causa el paso de toxinas al torrente sanguíneo, así como con posibles carencias nutricionales.
- “Niebla mental” (brain fog): dificultades para concentrarse, memoria difusa, confusión mental o sensación de lentitud cognitiva. Esta conexión intestino-cerebro tiene sentido, ya que la inflamación e inmunidad activada pueden impactar funciones neurológicas. Muchos pacientes relatan que al mejorar su salud intestinal, piensan con más claridad.
- Dolores de cabeza y migrañas: las toxinas que escapan del intestino podrían gatillar respuestas inflamatorias que afecten meninges (membranas del cerebro) u otros mecanismos implicados en migrañas. Hay reportes anecdóticos de mejora de migrañas con dietas “curativas” del intestino, aunque la evidencia clínica todavía es limitada en esta área. Aún así, los dolores de cabeza frecuentes son un síntoma que algunos relacionan con el intestino permeable.
- Problemas en la piel: afecciones cutáneas como acné, rosácea, erupciones o eccema pueden exacerbarse. La conexión piel-intestino está respaldada por el hecho de que ciertas bacterias intestinales y sus subproductos proinflamatorios circulantes pueden influir en la salud de la piel. Un estudio notó mayor permeabilidad intestinal en pacientes con acné rosácea, por ejemplo. Si bien el intestino no es el único factor en estas enfermedades de la piel, muchos dermatólogos reconocen que la salud digestiva se refleja externamente.
- Dolores articulares o musculares difusos: algunas personas experimentan dolor en articulaciones, rigidez o inflamación articular leve sin un diagnóstico claro (no es artritis reumatoide ni otra enfermedad identificable). Se teoriza que podría ser por moléculas proinflamatorias (citoquinas) liberadas debido al intestino permeable, que viajan a las articulaciones causando molestias.
- Inflamación generalizada de bajo grado: este es un signo más “silencioso” pero mensurable en análisis (por ejemplo, niveles elevados de proteína C-reactiva ultrasensible, citocinas, etc.). Un intestino permeable crónico puede mantener activado al sistema inmunitario innato, dando lugar a una inflamación sistémica leve pero persistente. Esto a la larga se manifiesta como cansancio, dolores vagos, alergias, o simplemente sentirse “inflamado”. Algunas personas notan hinchazón no solo abdominal sino en manos, párpados o retención de líquidos, que podría estar ligada a este estado inflamatorio.
Es importante enfatizar que estos síntomas son inespecíficos. Tener algunos de ellos no confirma que uno tenga intestino permeable. De hecho, muchas de estas manifestaciones se ven en estrés crónico, síndrome de fatiga crónica, fibromialgia, alergias alimentarias, etc. Por eso, si sospechas de intestino permeable, lo sensato es descartar otras causas médicas con un profesional.
En mi experiencia personal, llegué a pensar que podría tener intestino permeable cuando sufría hinchazón y cansancio constante. Sin embargo, tras exámenes médicos resultó ser sobrecrecimiento bacteriano e intolerancia a la lactosa. Al tratar esas causas, mis síntomas mejoraron notablemente. Moraleja: el intestino permeable se debe considerar como parte de un cuadro más amplio, no como la única explicación de todos los males. Aun así, si tienes varios de estos síntomas simultáneamente (especialmente digestivos y sistémicos combinados), vale la pena adoptar medidas para sanar y fortalecer tu intestino, las cuales describiremos más adelante.
Problemas de salud asociados al intestino permeable
El intestino permeable rara vez ocurre aislado; suele estar asociado a otros problemas o condiciones de salud. Aquí exploraremos algunas de las asociaciones más relevantes que han encontrado los investigadores. Es crucial entender que en muchos casos se trata de correlaciones y no necesariamente de causalidad directa. Aun así, la lista de condiciones vinculadas con una barrera intestinal alterada es larga:
- Enfermedades autoinmunes: Como mencionamos antes, existe evidencia de que la hiperpermeabilidad intestinal juega un rol en la patogénesis de enfermedades autoinmunes. El Dr. Alessio Fasano y colegas propusieron que un intestino demasiado permeable permite el paso de macromoléculas que desequilibran la tolerancia inmunológica, desencadenando autoinmunidad en personas genéticamente predispuestas. Esta idea, aunque inicialmente controversial, ha ganado soporte con estudios en animales y humanos que muestran que restaurar la función de la barrera puede frenar o prevenir la progresión de ciertas enfermedades autoinmunes. Por ejemplo, en modelos de diabetes tipo 1, al bloquear la vía de zonulina (proteína reguladora de la permeabilidad), se logró prevenir la destrucción autoinmune del páncreas. En humanos, pacientes celíacos que mantienen una dieta estricta (evitando el gluten que aumenta su permeabilidad) suelen evitar complicaciones autoinmunes adicionales. Otros trastornos investigados bajo esta luz incluyen artritis reumatoide, esclerosis múltiple, lupus y enfermedades tiroideas. Ojo: esto no significa que el intestino permeable sea la causa única de la autoinmunidad, pero sí un facilitador: un “gatillo” ambiental necesario en el mecanismo de “gatillo + predisposición genética” de estas enfermedades.
- Alergias y sensibilidades alimentarias: Un intestino más poroso puede dejar pasar fragmentos proteicos más grandes de los alimentos, los cuales estimulan al sistema inmune y pueden llevar a desarrollo de alergias o intolerancias. Muchos pacientes con intestino permeable reportan múltiples sensibilidades alimentarias (gluten, lácteos, ciertos FODMAPs, etc.). Esto podría explicar por qué personas adultas de pronto desarrollan alergias que no tenían de niños. En teoría, mejorar la integridad intestinal podría reducir algunas reacciones alimentarias, al disminuir esa sobreexposición inmunológica a partículas dietarias.
- Infecciones frecuentes y sistema inmunitario debilitado: La pared intestinal es la primera línea de defensa inmunológica (es el órgano inmunitario más grande del cuerpo, con placas de Peyer y gran cantidad de linfocitos). Si esa barrera falla, el sistema inmune puede agotarse de tanto estar expuesto a antígenos. Algunas personas con intestino permeable describen tendencia a infecciones frecuentes (resfriados constantes, infecciones urinarias, candidiasis recurrente). Podría deberse a que su inmunidad está “distraída” lidiando con lo que se filtra del intestino, dejando otras brechas en la defensa general. Además, el paso de bacterias intestinales al torrente sanguíneo (translocación bacteriana) puede causar infecciones sistémicas graves en casos extremos. En pacientes críticos de UCI, por ejemplo, la alteración de la barrera intestinal puede llevar a septicemia.
- Síndrome metabólico, obesidad y diabetes tipo 2: Estudios recientes sugieren que la endotoxemia metabólica (presencia de LPS y toxinas bacterianas en sangre debido a intestino permeable) contribuye a la resistencia a la insulina y la inflamación en la obesidad. En otras palabras, una dieta poco saludable genera disbiosis; esta libera LPS; el intestino permeable deja pasar esos LPS a la circulación; allí activan respuesta inflamatoria crónica que interfiere con la señal de insulina, favoreciendo diabetes tipo 2, acumulación de grasa hepática, arterosclerosis, etc.. Por eso, algunos investigadores proponen que mejorar la barrera intestinal podría ser una diana terapéutica para prevenir enfermedades metabólicas. Cabe mencionar que personas obesas han mostrado niveles elevados de zonulina (marcador de permeabilidad) en sangre, correlacionados con marcadores de inflamación y grasa visceral.
- Trastornos del estado de ánimo y neurológicos: La conexión intestino-cerebro implica que un intestino inflamado puede influir en neurotransmisores y en la función cerebral. Se ha observado por ejemplo que pacientes con depresión mayor presentan con más frecuencia permeabilidad intestinal aumentada y marcadores de inflamación (como LPS) en sangre, comparados con individuos sin depresión. La hipótesis es que esa inflamación crónica contribuye a síntomas depresivos. También se estudia la relación con ansiedad crónica. Respecto a autismo ya comentamos hallazgos mixtos; es un área de investigación activa. Incluso condiciones neurodegenerativas como Parkinson podrían tener un componente intestinal (Parkinson se ha asociado a ciertas bacterias y permeabilidad, ya que proteínas mal plegadas podrían viajar vía nervio vago desde el intestino al cerebro, según teorías recientes). Nuevamente, esto no significa que el intestino permeable cause directamente estas enfermedades, pero la inflamación sistémica de origen intestinal es un factor que puede empeorar o predisponer a problemas neurológicos y de ánimo.
- Problemas dermatológicos crónicos: Aparte de acné y eczema mencionados, afecciones como la psoriasis y la dermatitis atópica se han relacionado con permeabilidad intestinal. Un estudio encontró que pacientes con psoriasis tenían marcadores de permeabilidad mayores que controles sanos. La explicación potencial es que toxinas microbianas que pasan al flujo sanguíneo provocan inflamación que se manifiesta en la piel predispuesta genéticamente. Algunos dermatólogos integrativos recomiendan dietas antiinflamatorias (eliminación de gluten, lácteos, etc.) en pacientes con psoriasis o eczema severos, con reportes de mejora en algunos casos, posiblemente por reducir la carga antigénica intestinal.
- Migrañas y cefaleas crónicas: Si bien es un campo emergente, se ha propuesto un vínculo entre la salud intestinal y ciertos tipos de migrañas. La llamada “migraña abdominal” en niños, por ejemplo, sugiere que hay componentes intestinales. Algunos expertos plantean que moléculas inflamatorias liberadas por un intestino permeable (como TNF, IL-6) podrían sensibilizar las vías del dolor en el trigémino, desencadenando migrañas en personas susceptibles. Un pequeño estudio piloto investigó si un probiótico multicepa podía reducir la permeabilidad intestinal y la frecuencia de migrañas, aunque no halló diferencias significativas frente a placebo. Esto indica que aún no hay evidencia sólida de que “curar el intestino” elimine migrañas, pero sí hay un interés científico en explorar la conexión.
En suma, un intestino permeable se ha asociado con múltiples problemas de salud, desde el sistema digestivo, inmunológico, metabólico, hasta el neurológico y dermatológico. ¡Atención! Asociado no es igual a causante. En muchos casos puede haber un círculo vicioso: la enfermedad X causa intestino permeable, que a su vez empeora la enfermedad X o facilita la aparición de la enfermedad Y. Por ejemplo, la enfermedad de Crohn inflama el intestino y lo vuelve permeable; esa permeabilidad deja pasar más antígenos que empeoran la inflamación de Crohn – un ciclo. O en obesidad: la dieta induce permeabilidad, esta genera inflamación, que empeora la resistencia a insulina, retroalimentando la ganancia de peso. Por eso, tratar la hiperpermeabilidad intestinal podría ayudar como terapia de apoyo en varias condiciones, cortando esos círculos viciosos. Investigaciones recientes plantean que enfocar la integridad de la barrera intestinal es un nuevo objetivo para prevenir y tratar enfermedades crónicas. A continuación, veremos los riesgos que conlleva a corto y largo plazo y luego cómo prevenirlo/tratarlo.
Riesgos para la salud a corto y largo plazo
Hemos hablado de síntomas y asociaciones, pero ¿qué riesgos concretos implica tener un intestino permeable no atendido? Podemos dividirlos en riesgos a corto plazo (inmediatos o actuales) y riesgos a largo plazo (consecuencias potenciales con el paso del tiempo):
Riesgos a corto plazo (inmediatos):
- Malestar y calidad de vida reducida: El primer impacto es simplemente sentirse mal en el día a día. Los síntomas digestivos (diarrea, dolor, hinchazón) pueden interferir con las actividades cotidianas y la alimentación normal. La fatiga y niebla mental pueden mermar el rendimiento en el trabajo o estudios. En general, la persona puede experimentar una merma en su bienestar físico y mental.
- Reacciones inflamatorias agudas: Si cierto alimento o toxina atraviesa la barrera intestinal deficiente, puede desencadenar reacciones inmediatas como diarrea explosiva, cólicos, o incluso respuestas alérgicas sistémicas. Por ejemplo, pacientes con hiperpermeabilidad severa podrían tener episodios de liberación de histamina tras comidas (síndrome de activación mastocitaria asociado a intestino permeable, según algunas teorías).
- Infecciones oportunistas: En casos de permeabilidad grave, existe riesgo de translocación bacteriana: bacterias del intestino que pasan a la sangre. Normalmente el hígado y sistema inmune las eliminan, pero si la carga es alta podría causar bacteriemia o infecciones. Esto es especialmente relevante en pacientes hospitalizados, con catéteres, etc. En personas sanas no suele llegar a tanto, pero sí podrían sufrir sobrecrecimiento de bacterias en lugares indebidos (por ejemplo, migración de bacterias colónicas al intestino delgado causando SIBO).
- Deshidratación y desbalances electrolíticos: Si la diarrea crónica es parte del cuadro, a corto plazo puede haber riesgo de deshidratación, pérdida de electrolitos (sodio, potasio) y malnutrición proteica. Esto aplica sobre todo a casos severos o en niños pequeños y ancianos, donde diarreas prolongadas son peligrosas.
Riesgos a largo plazo:
- Desarrollo o agravamiento de enfermedades crónicas: Un intestino permeable mantenido en el tiempo puede contribuir a desencadenar algunas condiciones crónicas como las autoinmunes (ya discutido) o metabólicas (diabetes tipo 2, hígado graso, aterosclerosis). También podría estar involucrado en alergias múltiples o síndrome de fatiga crónica. La idea es que la inflamación e hiperestimulación inmune constante acaban por desencadenar enfermedades en órganos diana según la predisposición genética de cada quien. Por ejemplo, años de permeabilidad + predisposición autoinmune podrían desembocar en artritis o tiroiditis. Aún se investiga cuánto peso tiene el intestino en esa “gota que rebasa el vaso” de la enfermedad crónica.
- Estado inflamatorio sistémico persistente: Tener el sistema inmunitario constantemente activado por endotoxinas que llegan del intestino puede generar inflamación subclínica en varios tejidos. Con el tiempo, la inflamación crónica de bajo grado es un factor de riesgo para envejecimiento acelerado, enfermedades cardiovasculares, cáncer e incluso depresión. Algunos estudios sugieren que marcadores inflamatorios asociados a permeabilidad (como LPS) están relacionados a mayor riesgo de infarto y otros eventos cardiovasculares en el largo plazo.
- Complicaciones autoinmunes múltiples: Una persona con intestino permeable crónico podría desarrollar más de una condición autoinmune a lo largo de su vida (fenómeno llamado síndrome autoinmune múltiple). Por ejemplo, hay pacientes que empiezan con celiaquía, luego desarrollan psoriasis, luego artritis. Se hipotetiza que una permeabilidad intestinal elevada sostenida, sumada a predisposición, va “presentando” nuevos antígenos al sistema inmune que originan nuevas autoagresiones. Controlar la permeabilidad podría en teoría reducir ese “efecto dominó” (aunque reiteramos, la evidencia directa aún es limitada).
- Deterioro nutricional crónico: A largo plazo, la mala absorción de nutrientes debido a un intestino dañado puede conllevar pérdida de peso involuntaria, deficiencia de vitaminas (A, D, E, K, B12, folatos) y minerales (hierro, zinc, magnesio), anemia crónica, osteopenia (por mala absorción de calcio/vitamina D), etc. Incluso con ingesta adecuada, el cuerpo no aprovecha bien lo consumido. Esto se observa claramente en enfermedad celíaca activa (los celíacos sin tratamiento tienen intestino hiperpermeable y malabsorción). En intestino permeable más leve, el efecto nutricional es sutil pero puede sumar con los años.
- Trastornos del estado de ánimo crónicos: La inflamación crónica de origen intestinal podría, a largo plazo, contribuir a depresión o ansiedad persistente. Existe el concepto de depresión inflamatoria donde citocinas proinflamatorias perpetúan síntomas depresivos. Si el intestino sigue “goteando” señales inflamatorias, podría ser un factor mantenedor de esos trastornos de ánimo.
- Mayor vulnerabilidad a patógenos y toxinas: Imagina la barrera intestinal como un muro fronterizo. Si siempre está con brechas, a lo largo de los años permite la entrada de más “enemigos” que de otra forma quizás no hubieran pasado. Esto puede incluir toxinas ambientales (pesticidas, metales pesados ligados a partículas alimentarias) o patógenos subclínicos. Por ejemplo, hay teorías sobre la infección crónica por bacterias gram negativas de bajo grado en gente con permeabilidad (lo llaman endotoxemia crónica). Esto en el tiempo puede dañar órganos como hígado (contribuyendo a hígado graso no alcohólico).
Resumiendo, un intestino permeable persistente es como tener pequeñas goteras en casa: al inicio quizás solo moja el piso (síntomas leves), pero si no se arregla, puede pudrir la madera y afectar la estructura (problemas mayores). En salud pasa igual: a corto plazo, baja la calidad de vida; a largo plazo, pueden surgir enfermedades mayores facilitadas por ese estado proinflamatorio continuo. Por ello, es prudente no ignorar los signos de posible hiperpermeabilidad intestinal, especialmente si tenemos factores de riesgo. La buena noticia es que, hasta cierto punto, la barrera intestinal puede repararse y fortalecer su función, como veremos en las siguientes secciones de prevención y tratamiento.
Cómo prevenir la hiperpermeabilidad intestinal
Dicen que “más vale prevenir que curar”, y en el caso del intestino permeable esto aplica perfectamente. A continuación, abordaremos estrategias de prevención —hábitos y medidas que pueden mantener tu barrera intestinal fuerte y evitar que se vuelva “permeable” en exceso. Incluso si ya tienes algunos síntomas, estos consejos servirán para no agravarlos. La prevención se basa fundamentalmente en llevar un estilo de vida y alimentación que promueva la salud intestinal y minimice los factores dañinos que mencionamos antes.
Algunas recomendaciones clave para prevenir (o reducir) la permeabilidad intestinal incluyen:
- Llevar una dieta rica en fibra y alimentos integrales: La fibra es amiga de tu intestino. Consumir abundantes frutas, verduras, legumbres, nueces, semillas y granos enteros provee el alimento que las bacterias buenas necesitan. Esto ayuda a mantener la capa de moco intestinal gruesa y protectora. Además, la fermentación de fibra por la microbiota produce ácidos grasos de cadena corta (como el butirato) que son combustibles esenciales para las células intestinales y tienen efecto antiinflamatorio local. Estudios muestran que los ácidos grasos de cadena corta fortalecen las uniones estrechas de la pared intestinal y reducen la inflamación intestinal. En cambio, si tu dieta es pobre en fibra, la microbiota puede volverse “hambrienta” y degradar el moco intestinal para sobrevivir, adelgazando esa barrera. Así que un plato colorido y alto en fibra cada día es tu mejor seguro contra el intestino permeable.
- Evitar el exceso de azúcares y alimentos ultraprocesados: Los azúcares añadidos en exceso (refrescos, dulces, postres industriales) y los alimentos altamente procesados (snacks, frituras, comidas rápidas) alteran negativamente la microbiota y fomentan la inflamación. Este tipo de dieta “occidental” baja en nutrientes y alta en grasas poco saludables se ha asociado con mayor permeabilidad intestinal. Por ejemplo, las dietas altas en grasas saturadas aumentan bacterias gramnegativas con LPS en su membrana, que como vimos aflojan las uniones de la pared. Reducir estos productos y optar más por comida casera, simple y natural, reduce la carga irritante sobre el intestino.
- Moderación con el alcohol y antiinflamatorios: Si bebes alcohol, hazlo con moderación. Un consumo crónico elevado de alcohol es casi una receta segura para dañar la barrera intestinal y generar hígado graso e inflamación sistémica. Lo mismo con los AINEs de venta libre: úsalos lo menos posible dentro de lo que tu médico permita. Para dolor crónico, quizá se puedan buscar alternativas (fisioterapia, acetaminofén, etc.) para no abusar de ibuprofeno y similares. Si no puedes evitar tomarlos (por ejemplo por artritis), considera proteger tu intestino con acompañamiento médico (a veces recetan protectores gástricos, probióticos o suplementos específicos). En cualquier caso, dosis mínima efectiva y menor duración posible es la guía para estos fármacos.
- Manejar el estrés y cuidar la salud mental: Dado que el estrés es un factor reconocidamente implicado en desórdenes digestivos, su manejo es preventivo. Técnicas de relajación (meditación, yoga, respiración profunda), terapia psicológica si es necesario, ejercicio moderado, hobbies y buen descanso son pilares para mantener a raya el estrés crónico. Personalmente, he notado que mis digestiones son muchísimo mejores cuando estoy tranquilo a cuando paso semanas bajo presión. Incluso algo tan sencillo como comer sin prisa, masticando bien y en un ambiente relajado mejora la digestión y posiblemente reduce el riesgo de permeabilidad (ya que un estado de calma favorece la respuesta “rest and digest” del nervio vago, que protege la barrera intestinal).
- Mantener una microbiota saludable: Esto abarca varias cosas: primero, consumir alimentos fermentados y probióticos naturales (kéfir, yogur con cultivos vivos, kombucha, chucrut, kimchi, etc.) que aportan bacterias beneficiosas. Segundo, incluir prebióticos (fibra soluble de vegetales, avena, plátano, ajo, cebolla, espárragos, etc.) que alimentan a esas bacterias buenas. Tercero, evitar perturbaciones innecesarias de la flora: por ejemplo, no tomar antibióticos a menos que sean absolutamente requeridos (evitar auto-medicarse). Una microbiota diversa actúa como un escudo biológico; compite con microbios nocivos, produce sustancias que nutren la mucosa y refuerza la respuesta inmunitaria equilibrada. Hay evidencias de que ciertos probióticos pueden mejorar la integridad de la barrera intestinal. Por ejemplo, la cepa Lactobacillus plantarum ha demostrado en humanos aumentar los niveles de proteínas de unión estrecha (ZO-1, ocludina) y proteger contra el daño en la barrera. Otros probióticos como Lactobacillus rhamnosus GG o Bifidobacterium también han mostrado efectos beneficiosos en modelos experimentales. Así que nutrir bien a tus bichitos buenos es una estrategia preventiva inteligente.
- Ejercicio físico regular, pero equilibrado: La actividad física moderada beneficia el tránsito intestinal y la composición de la microbiota. Estudios indican que el ejercicio regular (ej. caminar, ciclismo suave, natación) puede aumentar diversidad bacteriana y reducir inflamación sistémica. No obstante, el sobre-entrenamiento intenso (como deportistas de élite sin suficiente recuperación) puede tener el efecto opuesto y aumentar la permeabilidad transitoria del intestino debido al estrés físico extremo. Entonces, la dosis adecuada de ejercicio es clave: unos 30 minutos al día de actividad aeróbica moderada, más entrenamiento de fuerza ligero unas pocas veces por semana, es excelente para la salud intestinal y general. Y siempre acompañar el ejercicio con buena hidratación, ya que la deshidratación agrava la permeabilidad durante el esfuerzo.
- Dormir bien: El sueño es el periodo en que el cuerpo se regenera, ¡y eso incluye tu intestino! La privación de sueño crónica se asocia a más inflamación y desequilibrios hormonales que pueden afectar la mucosa digestiva. Intenta dormir las ~7-8 horas recomendadas en adultos, con horarios regulares. Un sueño reparador ayuda a mantener la integridad de todas las barreras corporales, incluyendo la intestinal.
Para recapitular de forma visual, aquí tienes un resumen de factores que fortalecen vs. debilitan la barrera intestinal:
| Factores que Fortalecen la Barrera Intestinal 🛡️ | Factores que Debilitan la Barrera Intestinal ⚠️ |
|---|---|
| Dieta alta en fibra (frutas, vegetales, legumbres, integrales) y polifenoles (colores variados, té verde, cacao) | Dieta alta en azúcares añadidos y ultraprocesados (frituras, comida rápida, snacks) |
| Consumo de fermentados/probióticos (yogur con cultivos vivos, kéfir, kombucha, chucrut) y prebióticos (ajo, cebolla, espárragos, avena) | Consumo excesivo de grasas saturadas (embutidos, comida rápida) y bebidas alcohólicas en grandes cantidades |
| Grasas saludables en la dieta (omega-3 de pescado, aceite de oliva, frutos secos) | Uso crónico de AINEs (ibuprofeno, naproxeno, etc.) u otros fármacos agresivos sin protección |
| Hidratación adecuada (agua, infusiones) | Estrés crónico mal manejado (ansiedad sostenida, vida sin pausas de descanso) |
| Ejercicio moderado regular y buen descanso nocturno | Sedentarismo extremo o, en el otro extremo, sobre-entrenamiento intenso sin recuperación |
| Buen control de infecciones intestinales (tratarlas apropiadamente, probióticos tras antibióticos) | Infecciones digestivas recurrentes no tratadas o mal manejadas (ej. gastroenteritis frecuentes, parásitos) |
| Evitar antibióticos innecesarios; preferir terapias dirigidas | Disbiosis intestinal (desequilibrio de la microbiota por dieta inadecuada o antibióticos frecuentes) |
(Tabla: hábitos y factores protectores vs. perjudiciales para la permeabilidad intestinal.)
La prevención, como ves, se basa principalmente en un estilo de vida saludable integral. No hay misterios: es seguir muchos de los consejos típicos de buena salud, con énfasis en el impacto digestivo. Si logras implementar la mayoría de estos hábitos, es muy probable que estés protegiendo tu intestino y evitando esas “fugas” indeseadas. Tu intestino es un órgano increíblemente dinámico que se adapta a lo que comes, cómo vives y cómo te sientes; trátalo bien y él te lo retribuirá con salud.
Cómo se puede tratar o curar (enfoque integral y holístico)
¿Qué pasa si ya sospechas que tienes intestino permeable o has sido identificado con un aumento de permeabilidad? En ausencia de un reconocimiento formal universal en la medicina tradicional, muchos pacientes terminan buscando enfoques alternativos o integrativos para “curar el intestino permeable”. Aquí presentaremos un enfoque integral basado en evidencia hasta donde la haya, combinando alimentación, suplementos y cambios de estilo de vida que podrían ayudar a restaurar la salud intestinal.
1. Dieta de eliminación (personalizada): Un punto de partida común es identificar y eliminar de la dieta aquellos alimentos que puedan estar contribuyendo a la inflamación intestinal. Esto no significa que todas las personas con intestino permeable deban hacer dietas extremas o quitar grupos enteros de alimentos sin ton ni son. De hecho, hay mitos sobre eliminar gluten, lácteos, legumbres, etc., que discutiremos más adelante. El enfoque correcto es individualizar: por ejemplo, si el paciente nota que ciertos alimentos empeoran sus síntomas (hinchazón, diarrea), se pueden probar eliminaciones temporales de 2-4 semanas de esos sospechosos y ver si hay mejora. Comúnmente, las eliminaciones se centran en: gluten, lácteos, alimentos ultraprocesados, azúcares, y a veces FODMAPs (carbohidratos fermentables) en gente con mucho gas o SII. Si hay sospecha de sobrecrecimiento bacteriano, una dieta baja en FODMAP puede ayudar a reducir la fermentación excesiva y darle un respiro al intestino mientras sana. Importante: estas dietas de eliminación deben ser guiadas por un profesional (médico o nutricionista), para reintroducir alimentos y evitar deficiencias nutricionales. Un error común es autoimponerse dietas muy restrictivas sin supervisión, lo cual puede generar más daño que beneficio, como advierten expertos de gastroenterología. Así que, en resumen: remover de la dieta solo lo necesario, el tiempo necesario, y luego volver a una dieta amplia y nutritiva una vez controlada la hiperreactividad intestinal.
2. Dieta antiinflamatoria y reparadora: Paralelamente a eliminar irritantes, debemos incluir nutrientes que sanen. Muchas guías integrativas recomiendan una dieta estilo Mediterráneo o incluso una variante Paleo autoinmune según el caso. La dieta mediterránea es especialmente respaldada por la ciencia como beneficiosa para el intestino: alta en fibra, legumbres, verduras, frutas, pescado, aceite de oliva, baja en carnes rojas procesadas y azúcares. Un artículo reciente sugiere que la dieta mediterránea es un enfoque “seguro y delicioso” para la salud intestinal, dado que naturalmente incorpora la mayoría de factores beneficiosos que mencionamos. Algunos alimentos destacados por sus propiedades reparadoras incluyen: caldo de huesos (rico en glutamina, colágeno y minerales), pescados grasos (omega-3 antiinflamatorio), cúrcuma y jengibre (especias antiinflamatorias), frutos rojos y morados (alto contenido en polifenoles antioxidantes), verduras de hoja verde (aportan vitaminAS y magnesio), papaya y piña (enzimas digestivas naturales como papaína y bromelina que pueden ayudar a la digestión) y alimentos fermentados (probióticos naturales que comentamos). Esta dieta se podría considerar como “alimentar el intestino para que se repare a sí mismo”.
3. Suplementos que pueden apoyar la barrera intestinal: Existe una gran industria de suplementos para “leaky gut”, pero hay que separar mercadotecnia de evidencia. Los expertos se muestran escépticos ante suplementos milagrosos que prometen sellar el intestino permeable. Sin embargo, algunos suplementos sí cuentan con respaldo preliminar y pueden ser útiles en un plan integral:
- L-Glutamina: es un aminoácido que constituye la principal fuente de combustible para las células intestinales (enterocitos). Se ha visto que en estados de estrés o enfermedad, los requerimientos de glutamina aumentan y su deficiencia puede hacer que las células de la mucosa se atrofien o que produzcan menos proteínas de uniones estrechas. Estudios iniciales sugieren que la suplementación con glutamina ayuda a restaurar la permeabilidad normal en personas con SII (colon irritable). Muchos protocolos integrativos incluyen 5 a 10 gramos de glutamina al día para ayudar a “reparar” el revestimiento intestinal. Evidencia: un ensayo en pacientes con SII-Diarrea mostró mejoría en la permeabilidad al tomar glutamina, aunque se necesitan estudios más amplios. Es relativamente segura, pero siempre consulta a un profesional antes de iniciarla, especialmente si tienes problemas renales o hepáticos.
- Zinc y carnosina (Zn+L-carnosina): El zinc es vital para la regeneración de tejidos y la función inmune. Un suplemento conocido como zinc-carnosina se ha investigado en permeabilidad intestinal, con algunos estudios (en animales y pequeños ensayos) que muestran mejora en la mucosa. También el zinc solo en dosis adecuadas puede ayudar si la persona es deficiente.
- Vitaminas D y A: La vitamina D modula la respuesta inmune en el intestino y promueve producción de proteínas de unión estrecha. Se ha observado que mantener niveles óptimos de vitamina D puede contribuir a una barrera intestinal fuerte. La vitamina A (y sus precursores como betacarotenos) es importante para las mucosas; su deficiencia se asocia a mala función de barreras epiteliales. Suplementar D y A solo si hay deficiencias documentadas o riesgo (ej. personas que no toman sol para la D, dietas bajas en vegetales para la A).
- Ácidos grasos de cadena corta (AGCC): En realidad no se suelen suplementar directamente, pero hay suplementos de butirato disponibles. El butirato es el AGCC clave que nutre las células del colon. Algunos pequeños estudios muestran que suplementar butirato (o consumir prebióticos que aumenten su producción) reduce la inflamación intestinal en colitis y podría fortalecer la barrera. No es muy común utilizarlo salvo en ámbitos de investigación.
- Probióticos específicos: Además de mediante alimentos fermentados, a veces se emplean probióticos en cápsulas o sobres. Las cepas con más evidencia de mejorar la barrera incluyen Lactobacillus plantarum, L. rhamnosus GG, Bifidobacterium bifidum, E. coli Nissle 1917, entre otras. Por ejemplo, Lactobacillus plantarum 299v en un ensayo logró aumentar la expresión de proteínas ZO-1 de uniones estrechas en personas sanas. Los probióticos también pueden disminuir los niveles de zonulina (marcador de permeabilidad) en condiciones como síndrome metabólico, según algunos estudios. En mi práctica, suelo recomendar probióticos de espectro amplio por al menos 3 meses cuando hay fuerte sospecha de disbiosis e intestino permeable, siempre vigilando la respuesta del paciente.
- Otros suplementos potenciales: Digestivos enzimáticos (para ayudar a digerir completamente los alimentos y que queden menos fragmentos proteicos grandes), quercetina (un flavonoide antioxidante que podría estabilizar mastocitos y reducir liberación de zonulina, aunque la evidencia es inicial), N-acetilglucosamina (precursor de mucina, algunos estudios la sugieren para reparar mucosa), colágeno (en forma de polvo o caldo, provee glicina y otros aminoácidos para tejido conectivo de la mucosa), aloe vera (efecto antiinflamatorio y demulcente en intestino), regaliz DGL (forma deglicirrizada de la raíz de regaliz, usada tradicionalmente para mucosas). Estos suelen venir de la medicina naturopática y tienen grados variables de evidencia (en general aún limitada a modelos animales o uso empírico). Si se usan, debe ser con conocimiento de un profesional integrativo y siempre complementando, no sustituyendo, las medidas principales de dieta y estilo de vida.
Es fundamental recalcar que ningún suplemento por sí solo es mágico. Algunos fabricantes exageran, vendiendo fórmulas de “gut repair” muy costosas con la promesa de curas rápidas. La realidad es que, aunque suplementos como glutamina o probióticos pueden ayudar, funcionan mejor como parte de un plan holístico. Además, siempre deben evaluarse caso a caso —por ejemplo, alguien con sobrecrecimiento bacteriano podría empeorar tomando ciertos probióticos sin controlar primero la infección—. En general, la evidencia emergente soporta algunos suplementos, pero se requieren estudios más amplios antes de recomendarlos de forma rutinario. Hasta que no sepamos más, los expertos sugieren enfocarse en soluciones seguras y comprobadas: dieta estilo mediterráneo rica en fibra, fermentados, probióticos en alimentos, etc., en vez de gastar en muchos suplementos milagrosos.
4. Cuidar la salud intestinal integralmente (mente-cuerpo): Cuando hablamos de “holístico”, nos referimos a abordar al paciente en su totalidad. Estrategias de reducción de estrés (meditación, mindfulness, yoga, terapia psicológica), mejorar la calidad del sueño, ejercicio apropiado, todo esto forma parte del tratamiento porque, como vimos, inciden en la permeabilidad intestinal. Un enfoque interesante es la activación del nervio vago (que conecta cerebro e intestino). Técnicas como respiración diafragmática, canto, gargarear con agua, duchas de agua fría o incluso acupuntura vagal se han propuesto para estimular el tono vagal, favoreciendo el modo “reposo y digestión” del sistema nervioso, lo que puede ayudar a la motilidad y a la secreción de moco protector en el intestino. Aunque suena esotérico, tiene base fisiológica: un buen tono vagal se asocia a menos inflamación sistémica.
5. Tratar las causas subyacentes: Esto es crucial. Si el intestino permeable es consecuencia de otra condición, esa condición debe ser abordada de raíz. Por ejemplo, si tienes enfermedad celíaca no diagnosticada causando tu intestino permeable, la intervención principal es dejar el gluten estrictamente de por vida (lo que permitirá sanar las uniones estrechas con el tiempo). Si tienes SIBO (sobrecrecimiento bacteriano), habrá que tratarlo con antibióticos o herbales específicos para reducir la carga bacteriana en intestino delgado, además de dieta baja en fermentables temporalmente. Si tomas AINEs crónicamente por dolor, se debe buscar la forma de reducir la dosis o cambiar tratamiento (quizá agregar protectores GI o terapias alternativas para el dolor). No sirve de mucho echarle ganas a la dieta y suplementos si no eliminamos el “agujero en el bote” que sigue causando la fuga. En mi caso, por ejemplo, traté SIBO con el protocolo adecuado y eso probablemente fue lo que más contribuyó a restaurar mi intestino, más allá de los probióticos que tomé después.
6. Seguimiento médico apropiado: Aunque muchos médicos tradicionales no “creen” en el síndrome de intestino permeable como diagnóstico formal, sí reconocen condiciones relacionadas. Puedes solicitar a tu médico algunos exámenes que indirectamente reflejan la salud intestinal: pruebas de absorción (como test de lactulosa/manitol en orina para permeabilidad, si está disponible), niveles de zonulina en sangre (algunos laboratorios funcionales lo hacen, aunque su valor diagnóstico aún es discutido), marcadores inflamatorios (Proteína C-reactiva, calprotectina fecal para descartar enfermedad inflamatoria), perfil de microbiota (tests de metagenómica fecal, en entornos integrativos). Ten en cuenta que no existe una prueba clínica estándar y validada al 100% para “diagnosticar” intestino permeable en la práctica diaria. Así que, el diagnóstico suele ser de exclusión y clínico. En mi opinión, más que perseguir una confirmación de laboratorio, es mejor invertir esfuerzo en mejorar los hábitos y ver si los síntomas mejoran.
7. Paciencia y consistencia: Reparar el intestino es un proceso que toma tiempo. La mucosa intestinal se renueva cada pocos días, pero restablecer un microbioma sano puede tomar meses. Muchas intervenciones (dieta, probióticos) muestran beneficios graduales. Es posible notar algunas mejoras en pocas semanas (por ejemplo, menos hinchazón y más energía tras cambiar la dieta), pero consolidar una barrera intestinal robusta puede requerir 3-6 meses de buenos hábitos constantes. No desesperar y no abandonar al primer tropiezo es clave. Llevar un diario de alimentos y síntomas puede ayudar a ver progresos y ajustar el plan en el camino.
En resumen, el tratamiento integral del intestino permeable combina: dieta personalizada antiinflamatoria, optimización del microbioma (probióticos/prebióticos), suplementos específicos con evidencia emergente, mejoras en estilo de vida (estrés, sueño, ejercicio), y resolver causas subyacentes. Todo esto idealmente bajo la guía de profesionales de la salud (gastroenterólogo abierto al tema, nutricionista funcional, etc.), ya que hacerlo solo puede ser abrumador. Lo bueno es que la mayoría de estas intervenciones son saludables de por sí y tienen pocos contraindicaciones. Incluso si tu intestino no era “permeable”, seguir estas pautas igual te dará un intestino más sano y feliz.
Recomendaciones prácticas claras para mejorar la salud digestiva
Hasta ahora hemos cubierto mucha teoría y estrategias generales. Aquí te ofrezco una lista puntual de recomendaciones prácticas, a modo de resumen accionable, especialmente si deseas fortalecer tu salud digestiva y posiblemente revertir la hiperpermeabilidad intestinal:
- Alimentación:
- Incrementa el consumo de probióticos naturales: Incluye yogur con cultivos activos, kéfir, kombucha, chucrut, kimchi u otros fermentados en tu dieta diaria. Estas comidas aportan bacterias beneficiosas que ayudarán a equilibrar tu microbiota.
- Añade fibra prebiótica en cada comida: Por ejemplo, acompaña tus platos con vegetales como brócoli, espárragos, alcachofa, boniato, o con una porción de legumbres o cereales integrales (avena, quinoa, arroz integral). La fibra prebiótica alimenta a las bacterias buenas y promueve una barrera intestinal sana.
- Prefiere alimentos antiinflamatorios: Pescados grasos (salmón, sardinas), aceite de oliva extra virgen, cúrcuma (con pimienta negra para mejor absorción), jengibre, frutas del bosque, frutos secos crudos (nueces, almendras) y verduras de hoja verde. Estos alimentos aportan omega-3 y antioxidantes que reducen la inflamación intestinal.
- Limita alimentos irritantes: Reduce en lo posible el azúcar añadido y edulcorantes artificiales, ya que pueden alterar negativamente la flora. Modera también la cafeína en exceso, el picante si notas que te irrita, y los aditivos artificiales. Algunos edulcorantes como el sorbitol o sucralosa pueden causar hinchazón en personas sensibles; es mejor evitarlos si tienes molestias.
- Controla las porciones de grasa saturada y proteínas animales: No se trata de eliminarlas (a menos que tengas indicación médica), pero sí de moderar la cantidad de carne roja, embutidos, mantequilla, frituras, lácteos enteros, etc., ya que en exceso pueden promover disbiosis e inflamación. Opta por carnes magras, lácteos fermentados (yogur/kéfir) en lugar de leche entera, y métodos de cocción suaves (hervido, vapor, horno) en lugar de fritura.
- Mantente bien hidratado: Bebe suficiente agua a lo largo del día (6-8 vasos). La hidratación adecuada ayuda a la función de la mucosa y a evitar el estreñimiento. Las infusiones (manzanilla, menta, jengibre) también pueden ser útiles, algunas tienen propiedades digestivas y calmantes.
- Estilo de vida:
- Haz ejercicio regularmente: No necesitas volverte un atleta, pero trata de moverte diariamente. Un paseo de 30 min, montar bicicleta suave, yoga o pilates son excelentes para estimular la motilidad intestinal y reducir el estrés. El ejercicio regular también mejora la sensibilidad a la insulina y reduce la inflamación sistémica, beneficiando tu intestino indirectamente.
- Duerme lo suficiente: Prioriza un sueño de calidad, 7-8 horas por noche en horarios regulares. Para lograrlo, crea una rutina relajante antes de dormir (desconecta pantallas, lee un libro, baja las luces). Dormir bien permite que tu intestino entre en modo “reparación” durante la noche y equilibra las hormonas del estrés.
- Practica técnicas anti-estrés: Encuentra lo que funcione para ti: meditación mindfulness 10 minutos al día, respiración profunda al levantarte y antes de acostarte, yoga suave, tai chi, escuchar música relajante, caminar al aire libre o pasar tiempo en la naturaleza. También hablar con amigos o un terapeuta puede aliviar cargas emocionales. Reducir el estrés mental se traduce en menos liberación de cortisol y otras sustancias que afectan la barrera intestinal.
- Evita antibióticos y medicamentos innecesarios: No tomes antibióticos salvo que un médico los haya recetado por una infección confirmada. Si los usas, compleméntalos con probióticos (asesórate en la farmacia o con tu médico para tomarlos separados por unas horas) para reducir el impacto en la microbiota. Con respecto a analgésicos/antiinflamatorios, igual: úsalos con mesura. Para dolores leves, primero prueba con métodos naturales (descanso, calor local, infusiones) y recurre a fármacos solo si es necesario.
- No fumes y limita el alcohol: El tabaco tiene un efecto pro-inflamatorio generalizado y agrava enfermedades digestivas (fumadores tienen más riesgo de Crohn, por ejemplo). Si fumas, buscar ayuda para dejarlo será beneficioso para todo tu organismo, intestino incluido. En cuanto al alcohol, si bebes que sea ocasional y con moderación; alterna con agua, y evita los atracones. Tu hígado e intestino te lo agradecerán.
- Seguimiento y ajustes:
- Escucha a tu cuerpo y lleva un diario: Puede ser muy útil anotar diariamente qué comes, cómo te sientes (síntomas digestivos, nivel de energía, estado de ánimo) y ver patrones. Si notas que cierto alimento siempre te produce malestar, consúltalo con un profesional para evaluar sensibilidad y posible prueba de eliminación. El diario también te dejará ver mejoras con el tiempo, lo cual motiva a seguir.
- Consulta profesionales de salud integrativa: Si tus problemas digestivos persisten, considera acudir a un gastroenterólogo con apertura a la nutrición, o a un médico de medicina funcional/integrativa. Un nutricionista especializado en salud digestiva también es un aliado valioso para diseñar un plan de alimentación y suplementación a tu medida. Estos profesionales pueden solicitar exámenes específicos (p. ej., analizar tu microbiota fecal o descartar infecciones subyacentes) y guiarte con más precisión.
- Sé consistente pero flexible: Apégate a las recomendaciones el suficiente tiempo para ver resultados (al menos 4-6 semanas de cambios constantes antes de evaluar eficacia). Pero tampoco seas demasiado rígido: el estrés de obsesionarte con la dieta perfecta puede ser contraproducente. Está bien darse un gusto ocasional o saltarse una rutina si surge un evento especial; solo recuerda retomar al día siguiente. La clave es la tendencia general de hábitos, no la perfección absoluta.
Estas recomendaciones prácticas son, en realidad, buenos consejos para cualquiera, tenga o no intestino permeable, porque promueven la salud digestiva global. Al implementarlas, estarás creando un entorno en el que tu intestino puede sanar y prosperar. Personalmente, tras adoptar muchos de estos cambios, he notado mejoras inmensas: digestiones más ligeras, adiós a la hinchazón crónica, mejor estado de ánimo y energía. Pequeños pasos constantes logran grandes cambios. Empieza incorporando dos o tres de estas sugerencias cada semana y verás que pronto serán parte natural de tu estilo de vida.
¿Quiénes deben tener especial cuidado con esta condición?
Si bien todos deberíamos cuidar nuestra salud digestiva, hay personas para quienes la vigilancia del intestino permeable es aún más importante debido a sus circunstancias de salud. Enumeremos quiénes deben tener un especial cuidado y probablemente un seguimiento más cercano:
- Pacientes con enfermedad celíaca o sensibilidad al gluten: Para ellos, mantener la barrera intestinal íntegra es fundamental. En celíacos, consumir gluten incluso en pequeñas trazas provoca una apertura pronunciada de las uniones estrechas a través de la liberación de zonulina, desencadenando inflamación severa. Por lo tanto, deben ser muy estrictos con la dieta libre de gluten, no solo para evitar síntomas sino para prevenir el daño crónico al intestino. Incluso personas con sensibilidad no celíaca al gluten que experimentan síntomas digestivos deben tener precaución con la ingesta de trigo y quizá otros desencadenantes hasta normalizar su intestino.
- Personas con síndrome de intestino irritable (SII): Dado que gran porcentaje de pacientes con SII presentan hiperpermeabilidad intestinal, es aconsejable que cuiden su alimentación y estilo de vida como describimos. Especial cuidado con alimentos que sepan que les exacerban el SII (grasa, café, FODMAPs, picantes en algunos casos). Muchos gastroenterólogos ya integran dietas como bajo FODMAP o suplementación con probióticos en el manejo de SII, lo cual incidentalmente mejora la barrera intestinal también.
- Quienes toman AINEs crónicamente: Pacientes con dolor crónico (artritis, lumbalgia) bajo tratamiento continuo con ibuprofeno, naproxeno, diclofenaco, etc., deberían estar conscientes del riesgo para su intestino. Idealmente, estos pacientes deben tener controles periódicos con su médico para evaluar la función gastrointestinal (por ejemplo, descartar úlceras, malabsorción, etc.). Pueden conversar con su médico sobre alternativas de analgesia o gastroprotectores. Mientras tanto, es vital que sigan las recomendaciones dietéticas (fibra, probióticos) para contrarrestar el daño. También, evitar automedicar AINEs adicionales por cualquier molestia, y no combinarlos con mucho alcohol.
- Personas con antecedentes familiares de autoinmunidad: Si en tu familia cercana hay enfermedades autoinmunes (lupus, tiroiditis, diabetes tipo 1, etc.), podrías tener predisposición genética. En ese caso, cuidar tu intestino podría ser preventivo. Especialmente mujeres jóvenes (quienes tienen mayor incidencia de autoinmunes) con predisposición, deberían prestar atención a signos tempranos de intestino permeable y ser proactivas en mantener un estilo de vida antiinflamatorio. Esto no garantiza evitar una enfermedad, pero potencialmente reduce un desencadenante en la ecuación.
- Pacientes con enfermedad inflamatoria intestinal (Crohn, colitis ulcerosa): Aunque estas enfermedades ya conllevan permeabilidad aumentada por la inflamación, los pacientes deben extremar el cuidado para no añadir más insultos a su intestino. Eso implica: no fumar (muy importante en Crohn), dieta equilibrada (muchos con Crohn siguen dieta específica como Crohn’s Disease Exclusion Diet o alguna variante antiinflamatoria), evitar AINEs, y seguir la medicación inmunomoduladora recetada para mantener la inflamación a raya. Adicionalmente, algunos complementan con probióticos o glutamina bajo supervisión para intentar apoyar la barrera intestinal durante remisión.
- Individuos con hígado graso no alcohólico u obesidad central: Estas condiciones muchas veces vienen de la mano con permeabilidad intestinal aumentada (por la dieta y disbiosis asociada). Si tienes diagnóstico de hígado graso, sobrepeso abdominal o síndrome metabólico, es recomendable que implementes las medidas de dieta antiinflamatoria y ejercicio no solo por el peso, sino pensando en sanar tu intestino. También es posible que tu médico te indique pérdida de peso gradual, control de glucosa y colesterol; todo ello va a mejorar tu permeabilidad de forma indirecta.
- Niños con trastornos gastrointestinales recurrentes o TEA: Si un niño tiene diarreas crónicas, cólicos frecuentes, alergias alimentarias múltiples, o está dentro del Trastorno del Espectro Autista y además presenta problemas digestivos, conviene que sus padres consulten con pediatras gastroenterólogos o especialistas en nutrición pediátrica. No para etiquetar “intestino permeable” al niño, sino para descartar celiaquía, alergias, infecciones, e instaurar una dieta equilibrada para restablecer la flora (quizá uso de probióticos específicos en pediatría). Los niños con autismo a veces se benefician de suplementos como probióticos o enzimas digestivas, siempre bajo consejo médico, ya que ellos pueden ser más sensibles a cambios dietarios.
- Personas con niveles elevados de estrés o que han pasado por eventos traumáticos: El estrés severo (pérdida de un ser querido, estrés postraumático, burnout laboral) puede manifestarse en el cuerpo de muchas formas, incluida la digestiva. Si reconoces que estás atravesando una etapa de alto estrés y notas tu digestión alterada, debes tener aún más cuidado: implementar técnicas de manejo de estrés, quizás tomar adaptógenos o infusiones relajantes (previa consulta si estás en terapias psicológicas o psiquiátricas), y ser gentil contigo mismo en cuanto a alimentación (no saltarte comidas, evitar comida chatarra que a veces antojamos bajo estrés, etc.). En estos periodos, incluso suplementos de probióticos o nutracéuticos pueden ser útiles como apoyo (por ejemplo, la cepa Lactobacillus rhamnosus GG ha mostrado reducir marcadores de cortisol en estrés, etc., aunque no es milagroso, puede apoyar).
En general, cualquier persona que sepa que tiene un factor de riesgo identificado debería manejar su vida de forma que proteja su intestino. No se trata de vivir con miedo, sino de ser más consciente. Si no entras en ninguno de estos grupos, igual vale la pena cuidar tu salud digestiva, pero si estás en uno o varios, entonces las medidas comentadas deben volverse parte de tu rutina de salud, al igual que otros chequeos preventivos. Por ejemplo, así como un diabético cuida su dieta para el azúcar, alguien con riesgo de intestino permeable cuida su dieta para su intestino.
Enfoques desde la medicina funcional, integrativa y naturopática
La medicina funcional e integrativa ha sido pionera en traer el tema del intestino permeable a la luz pública. Mientras que muchos médicos convencionales han sido escépticos, los profesionales de salud integrativa han buscado activamente tratar la hiperpermeabilidad intestinal como pieza central para mejorar diversas dolencias. Veamos qué proponen estos enfoques y cuánta evidencia hay detrás:
El protocolo de las “4R”: En medicina funcional se habla a menudo de un protocolo para sanar el intestino en cuatro fases, conocido como 4R por sus siglas en inglés: Remove, Replace, Reinoculate, Repair (Eliminar, Reemplazar, Reinocular, Reparar). ¿De qué se trata?
- Eliminar (Remove): Consiste en retirar factores que dañan el intestino. Esto incluye patógenos (por ejemplo, tratar infecciones de H. pylori, SIBO, parásitos si las pruebas las detectan) y eliminar de la dieta los alimentos desencadenantes o poco saludables (azúcares, ultraprocesados, alcohol, posibles alérgenos). Básicamente “limpiar el terreno” de irritantes. En esta etapa a veces se usan antimicrobianos herbales o fármacos para erradicar sobrecrecimientos bacterianos, junto con dietas de eliminación breve.
- Reemplazar (Replace): Aquí se busca agregar lo que pudiera faltar para una digestión óptima. Por ejemplo, suplementar enzimas digestivas (lactasa, enzimas pancreáticas) en personas con insuficiencia, o ácido clorhídrico (betaína HCL) en quienes tienen baja acidez estomacal, de modo que los alimentos se digieran completamente y no queden residuos que irriten el intestino. También puede implicar asegurar suficiente bilis para emulsificar grasas (a veces se usa extracto biliar bovino si se sospecha de mala absorción de grasas). La idea es optimizar la fase de digestión para reducir estrés en la mucosa intestinal.
- Reinocular (Reinoculate): Una vez limpio y con digestión mejorada, se reintroducen bacterias beneficiosas mediante probióticos y prebióticos. Esto repuebla el ecosistema intestinal con flora sana que compite con microbios perjudiciales, reduciendo la inflamación. Los integrativos suelen personalizar la selección de probióticos según síntomas (ciertas cepas para diarrea, otras para estreñimiento, etc.) y pueden usar prebióticos como inulina, FOS, almidón resistente o simplemente alimentos integrales. El objetivo es restaurar un microbioma diverso y robusto que apoye la barrera intestinal.
- Reparar (Repair): Finalmente, se da soporte a la regeneración de la pared intestinal mediante nutrientes y suplementos. Aquí es donde entra L-glutamina, zinc-carnosina, vitamina D, omega-3, antioxidantes como quercetina, y hierbas demulcentes (calmantes de mucosa) tipo aloe vera, olmo resbaladizo (slippery elm), malvavisco, etc. Estos suplementos buscan proveer los “ladrillos y mezcla” para reconstruir las uniones celulares y reducir la inflamación local. La glutamina, por ejemplo, es estrella de esta fase por las razones ya explicadas (nutre enterocitos).
El protocolo 4R suena muy lógico en teoría, y de hecho muchas de las recomendaciones que ya dimos encajan en esas etapas. ¿Pero funciona realmente? La evidencia formal aún es limitada, porque es un abordaje multifactorial (difícil de estudiar en un ensayo clínico típico, donde sueles probar una cosa a la vez). No obstante, anécdotas y series de casos reportadas por médicos integrativos muestran mejoras significativas en pacientes con SII, autoinmunidad temprana y otros síntomas tras seguir 4R. Muchos elementos del 4R tienen respaldo independiente: por ejemplo, retirar gluten en celíacos es obvio, usar enzimas en insuficiencia pancreática mejora síntomas, probióticos ayudan en colitis y SII, glutamina mejora permeabilidad en SII, etc. Lo que no tenemos aún son grandes ensayos controlados que evalúen todo el paquete 4R versus un placebo, por ejemplo. Aún así, en la práctica integrativa, 4R es un marco útil para abordar sistemáticamente el problema, siempre ajustándolo al paciente (no todos necesitan un reemplazo de enzimas, por ejemplo, y algunos pueden requerir más tiempo en “Remove” si tienen infección, etc.).
Medicina naturopática y suplementos herbales: Los naturópatas han manejado el intestino permeable con una variedad de remedios tradicionales, algunos de los cuales empiezan a estudiarse. Por ejemplo, la berberina (un compuesto de plantas como la coptis o berberis) tiene efectos antibióticos selectivos en el intestino y antiinflamatorios; se usa para disbiosis y también se ha visto que reduce niveles de LPS en sangre en diabéticos (lo cual sugiere menos permeabilidad). Otra planta, el regaliz (licorice) deglicirrizado (DGL), es utilizada para úlceras gástricas y se cree que recubre y protege la mucosa intestinal también. La glutamina originalmente se popularizó en el mundo naturista antes de que estudios la avalaran. Aloe vera y olmo resbaladizo son frecuentemente recomendados como geles o tes para calmar la irritación intestinal (actúan como demulcentes formando una capa protectora sobre la mucosa). Curcumina (de la cúrcuma) y boswellia son antiinflamatorios herbales que podrían ayudar a bajar la inflamación intestinal en colitis, etc., y por ende proteger la barrera.
¿Qué dice la evidencia de estos remedios? Depende. La berberina, por ejemplo, sí tiene varios estudios modernos que la apoyan en SIBO y síndrome metabólico. El aloe vera tiene resultados mixtos: en colon irritable unos estudios ven mejoría, otros no tanto. La curcumina tiene evidencia sólida en colitis ulcerosa como coadyuvante. Muchas de estas terapias herbales son adjuntas a las medidas principales. Un enfoque integrativo podría incluirlas, pero siempre priorizando las bases: dieta, microbiota, estrés. Es vital que cualquier suplemento herbal se use con conocimiento profesional, porque “natural” no significa exento de efectos secundarios o interacciones.
Medicina integrativa vs medicina tradicional en este tema: Hoy en día estamos viendo un puente entre ambos mundos. Centros médicos convencionales (como Mayo Clinic, Cleveland Clinic, etc.) han empezado a reconocer la importancia de la barrera intestinal. Por ejemplo, investigadores de Mayo Clinic desarrollaron una posible prueba diagnóstica para permeabilidad (test de azúcares en orina) y destacan que condiciones como SII y uso de AINEs provocan hiperpermeabilidad. La diferencia es que la medicina tradicional suele centrarse en la enfermedad de base (por ejemplo, tratar Crohn con inmunosupresores) y no tiene aún un protocolo específico para “intestino permeable” per se, mientras que la medicina funcional intenta arreglar el intestino como vía para aliviar múltiples problemas. Lo ideal sería una combinación de ambas: usar los tratamientos médicos necesarios para la enfermedad principal, e incorporar las estrategias de estilo de vida y nutrición que promueve la medicina funcional para sanar el intestino. Esto ya ocurre en cierta medida: por ejemplo, médicos digestivos recetan probióticos para algunas diarreas, o recomiendan dieta FODMAP en colon irritable – cosas que antes eran consideradas “alternativas” y ahora son mainstream basadas en evidencia.
En conclusión, los enfoques funcionales e integrativos han aportado un marco útil (como el protocolo 4R) y han empujado investigación en áreas de nutrición y microbioma. Muchas de sus recomendaciones sí están basadas en evidencia científica emergente (dieta mediterránea, probióticos, glutamina, etc.), aunque otras aún requieren más validación. Si decides acudir a un médico funcional o naturópata para manejar tu intestino permeable, asegúrate de que sea alguien con formación seria, que use pruebas y esté al tanto de la literatura actual, no solo que venda suplementos caros. Y siempre mantén informado a tu médico de cabecera sobre cualquier terapia alternativa que sigas, para que el cuidado sea verdaderamente integrativo y seguro.
Mitos y realidades comunes sobre el síndrome del intestino permeable
Como último apartado, desmontemos algunos mitos populares sobre el intestino permeable y aclaremos las realidades respaldadas por la ciencia:
| Mito común 🧐 | Realidad ✅ |
|---|---|
| “El intestino permeable es la causa de prácticamente cualquier enfermedad, desde la depresión hasta la artritis.” | Si bien la permeabilidad intestinal se ha vinculado a muchas condiciones (autoinmunes, metabólicas, psicológicas), **no se ha demostrado que sea la causa directa de todas ellas ([Síndrome del intestino permeable: qué es y cómo se diagnostica |
| “El síndrome del intestino permeable es un diagnóstico médico reconocido que se detecta con una prueba de laboratorio sencilla.” | Falso. Actualmente no existe una prueba clínica estándar, ampliamente aceptada, para diagnosticar intestino permeab ([Síndrome del intestino permeable: qué es y cómo se diagnostica |
| “Para curar el intestino permeable hay que eliminar por completo el gluten, los lácteos y muchos alimentos ‘inflamatorios’ aunque no tengas alergia confirmada.” | Depende del caso. Es un mito que todas las personas con problemas digestivos deban hacer dietas ultra-restrictivas. De hecho, eliminar grupos enteros de alimentos sin justificación puede llevar a deficiencias nutricionales y trastornos alimentarios. Realidad: Si no tienes celiaquía ni sensibilidad al gluten diagnosticada, eliminar el gluten podría no aportar beneficios e incluso ser innecesario. |
| “Los jugos détox o ayunos prolongados van a sanar tu intestino permeable rápidamente limpiando ‘toxinas’.” | Realidad: No hay atajos mágicos. Las limpiezas a base de jugos pueden dar un descanso digestivo temporal, pero no “cierran” las uniones del intestino por arte de magia. De hecho, solo tomar jugos elimina la fibra de frutas/verduras, privando a tu microbiota de su alimento y pudiendo empeorar las cosas. Ayunos intermitentes cortos (12-16h) pueden tener beneficios metabólicos, pero ayunos prolongados sin supervisión pueden estresar el cuerpo y provocar deficiencias. Para detoxificar tu cuerpo ya tienes hígado y riñones funcionando 24/7; lo mejor que puedes hacer es apoyarlos con buena alimentación, no con dietas extremas. |
| “Existen suplementos o polvos que reparan el intestino permeable al 100% en poco tiempo.” | Ojalá fuera tan sencillo. No existe un remedio único y milagroso. Algunos suplementos como glutamina, probióticos o zinc pueden ayudar modestamente en la recuperación de la barre ([Síndrome del intestino permeable: qué es y cómo se diagnostica |
| “Todo el mundo tiene intestino permeable hoy en día por la dieta moderna; si no sigues X protocolo estás enfermo aunque no lo sepas.” | No, no todos tenemos intestino permeable clínicamente significativo. El intestino sano tiene cierta permeabilidad fisiológica normal, y sí, la dieta moderna puede aumentar algo la permeabilidad en personas susceptibles, pero no es correcto afirmar que absolutamente todos estemos enfermos. Muchas personas llevan dietas no perfectas y no desarrollan las fugas intestinales patológicas gracias a la resiliencia de su cuerpo o genética. Este mito a veces se usa para asustar y vender programas innecesarios. Es cierto que la incidencia de problemas intestinales ha aumentado con el estilo de vida actual, pero generalizar que “todos están dañados” es exagerado. La prevención y buenos hábitos son para todos, enfermos o sanos, pero no asumamos enfermedad sin evidencias. |
Como vemos, es necesario equilibrar el entusiasmo con la evidencia. El síndrome del intestino permeable se ha popularizado tanto que a veces se sale de contexto. La realidad es que: (1) sí existe la hiperpermeabilidad intestinal y puede influir en la salud, (2) no es la explicación de todos los males ni debemos atribuirle poderes místicos, (3) su manejo requiere un enfoque integral, no soluciones exprés, y (4) cada persona es diferente; lo que sirve para uno puede no ser necesario para otro.
En mi propia experiencia, pasé por una fase de creer que “el intestino permeable lo era todo” y quería eliminar mil cosas de mi vida. Luego, aprendiendo más, entendí que es importante, sí, pero parte de un panorama mayor. Los mitos caen por su peso cuando uno se informa: ni es un diagnóstico reconocido universalmente, ni un cuento chino. Está en un punto intermedio.
Conclusiones
El síndrome del intestino permeable ha pasado de ser un término casi tabú a un concepto cada vez más investigado en la ciencia. Hoy sabemos que mantener la integridad de la barrera intestinal es crucial para la salud general. Un intestino demasiado permeable puede asociarse a molestias digestivas y contribuir a enfermedades, pero con las estrategias adecuadas es posible fortalecer esa barrera y recuperar el equilibrio.
Hemos repasado qué es, por qué ocurre, quiénes lo sufren más, qué síntomas da, qué problemas se vinculan, cómo prevenirlo y abordarlo, y qué es mito o realidad en torno a él. La clave está en un enfoque informado y balanceado: ni restarle importancia a nuestros hábitos alimenticios pensando que el intestino se cuida solo, ni caer en soluciones milagrosas sin fundamento.
Como autor de este artículo y también alguien que busca optimizar su salud digestiva, te comparto un último consejo personal: sé paciente y escucha a tu cuerpo. Los cambios valiosos (mejor dieta, menos estrés) no solo sanarán tu intestino, sino que mejorarán múltiples aspectos de tu vida. Y si alguna vez te sientes abrumado con tanta información, recuerda que el sentido común suele guiar bien: comer comida real, moverse, descansar, y nutrir la mente con cosas positivas es, al final, la mejor receta para un intestino (¡y un tú!) feliz.
¡Gracias por leer y te deseo mucha salud digestiva! 🥦🚶♀️💤
Fuentes y lecturas recomendadas:
- Fasano A. Zonulin and intestinal barrier: the biological door to autoimmunity. **Physiol Rev. 2011;91(1):151- (All disease begins in the (leaky) gut: role of zonulin-mediated gut permeability in the pathogenesis of some chronic inflammatory diseases – PubMed) L337.
- Vanuytsel T et al. Stress and intestinal permeability. **Curr Opin Pharmacol. 2014;19:107- ( Psychosocial stress-induced intestinal permeability in healthy humans: What is the evidence? – PMC ) L180.
- Camilleri M. Intestinal Barrier Function: Molecular Regulation and Disease Pathophysiology. **Am J Gastroenterol. 2019;114:163- (Síndrome del intestino permeable: qué es y cómo se diagnostica | National Geographic)-L69.
- Medical News Today (Español). *Síndrome del intestino permeable: qué es, síntomas y tratamie (Síndrome del intestino permeable: Qué es y cómo se trata) L259.
- Jibrin J. ¿Qué es el síndrome del intestino permeable? National Geographic en Español, nov. (Síndrome del intestino permeable: qué es y cómo se diagnostica | National Geographic) -L69.
- Nachman F. Permeabilidad intestinal: ¿mito o realidad? TN.com.ar, mayo (Permeabilidad intestinal: ¿mito o realidad? | TN) L147.
(Y otras referencias citadas a lo largo del texto).



