El gluten se ha convertido en un término muy comentado en la alimentación moderna. Para algunas personas, esta proteína presente en cereales comunes como el trigo, la cebada y el centeno es inofensiva. Pero para otras, el gluten puede desencadenar diversos problemas de salud digestiva y más allá. En este artículo exploraré a fondo las enfermedades y condiciones relacionadas con el gluten, incluyendo la enfermedad celíaca, la sensibilidad al gluten no celíaca y la alergia al trigo, entre otras.
Hablaré de qué son estas afecciones, qué las ocasiona, quién está en riesgo de padecerlas, sus síntomas y manifestaciones, las complicaciones que pueden provocar, cómo prevenirlas o manejarlas, y qué tratamientos existen. También abordaré recomendaciones prácticas para quienes viven con estas condiciones (desde la alimentación hasta la vida social) y despejaré algunos mitos comunes sobre el gluten. Todo con un enfoque claro pero fundamentado en la evidencia científica más reciente, para brindar una perspectiva integral (holística) y fácil de entender sobre este tema.
¿Qué es el gluten y por qué puede ser problemático?
El gluten es un conjunto de proteínas presentes en ciertos granos de cereales, principalmente en el trigo y sus variedades (como la espelta, el kamut o el triticale), así como en la cebada y el centeno. También está en productos derivados de estos granos. El gluten es el responsable de la elasticidad de la masa de pan y de la textura masticable de muchos productos horneados. En la mayoría de las personas, el gluten se digiere sin problema. Sin embargo, en individuos susceptibles, su ingesta puede desencadenar respuestas anormales del sistema inmunitario u otras reacciones fisiológicas que llevan a diversas patologías.
Los trastornos relacionados con el gluten abarcan tres cuadros principales:
- La enfermedad celíaca (o celiaquía), que es una enfermedad autoinmune desencadenada por el gluten.
- La sensibilidad al gluten no celíaca (SGNC), una condición en la que el gluten provoca síntomas a pesar de no haber una alergia ni una respuesta autoinmune de tipo celíaco.
- La alergia al trigo, una reacción alérgica mediada por anticuerpos IgE hacia componentes del trigo (incluyendo el gluten y otras proteínas del trigo).
Cada una de estas condiciones tiene mecanismos, manifestaciones y manejos distintos, aunque comparten el protagonismo del gluten/trigo como desencadenante común. A continuación, las analizaré por separado en detalle.
Enfermedad celíaca: cuando el gluten desencadena una reacción autoinmune
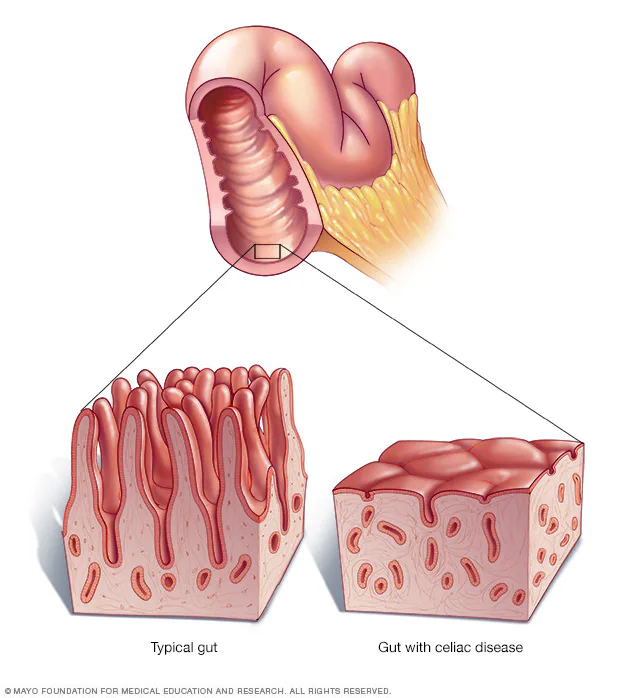
La enfermedad celíaca, también conocida simplemente como celiaquía, es un trastorno autoinmune crónico provocado por la ingesta de gluten en personas genéticamente predispuestas. En la celiaquía, el sistema inmunitario reacciona equivocadamente contra el gluten y termina dañando las paredes del intestino delgado. Más específicamente, se produce una reacción inmunitaria contra la gliadina (una de las proteínas del gluten) y contra una enzima propia del organismo llamada transglutaminasa tisular, lo que ocasiona inflamación y la destrucción de las vellosidades intestinales (las pequeñas proyecciones internas del intestino encargadas de absorber nutrientes). Como resultado, la persona celíaca sufre de malabsorción de nutrientes y una amplia gama de síntomas.
Causas y factores de riesgo de la celiaquía
La celiaquía tiene una base genética muy importante. La mayoría de los celíacos (más del 90%) poseen ciertos genes del sistema HLA (en concreto, el HLA-DQ2 o el HLA-DQ8), que son necesarios para desarrollar la enfermedad. Sin embargo, tener estos genes no es suficiente por sí solo: aproximadamente un 30-40% de la población general los tiene, pero solo alrededor del 1% desarrollará celiaquía Se cree que otros factores ambientales influyen. La exposición al gluten es obviamente necesaria (nadie desarrolla celiaquía sin consumir gluten). Pero hay evidencia de que factores como infecciones gastrointestinales, cambios en la microbiota intestinal o incluso situaciones de estrés físico o emocional pueden actuar como desencadenantes que “encienden” la enfermedad en personas genéticamente susceptibles. Por ejemplo, hay casos en que la celiaquía se activa después de cirugías, embarazos, partos o infecciones virales.
Entre los factores de riesgo reconocidos para la enfermedad celíaca están:
- Antecedentes familiares: tener un familiar de primera línea celíaco (padres, hermanos, hijos) aumenta significativamente el riesgo. De hecho, la celiaquía tiende a agruparse en familias.
- Portar los genes HLA-DQ2 y/o DQ8 (como mencioné).
- Padecer otras enfermedades autoinmunes: existe asociación entre celiaquía y otros trastornos autoinmunes. Por ejemplo, las personas con diabetes tipo 1, tiroiditis de Hashimoto (hipotiroidismo autoinmune) o enfermedad de Addison (insuficiencia suprarrenal autoinmune) tienen mayor probabilidad de ser celíacos.
- Síndromes genéticos particulares: condiciones como el síndrome de Down, el síndrome de Turner o el síndrome de Williams se asocian con mayor incidencia de celiaquía, aunque se desconoce bien la razón (posiblemente comparten alguna predisposición inmunológica).
- Haber sufrido colitis microscópica (un tipo de inflamación del colon) también se vincula como factor de riesgo.
- El sexo femenino: la celiaquía puede afectar a personas de cualquier sexo y edad, pero suele detectarse con algo más de frecuencia en mujeres que en hombres, posiblemente por factores hormonales o porque las mujeres acuden más al médico y se diagnostican más casos.
Cabe aclarar que no existe hasta el momento una forma comprobada de prevenir la celiaquía en alguien con predisposición. Se investigó si la edad de introducción del gluten en la dieta del bebé o la lactancia materna podían influir en el desarrollo de la enfermedad, pero los estudios no han mostrado que estas medidas cambien sustancialmente el riesgo. Por tanto, la celiaquía podría activarse en cualquier momento de la vida si se tiene la predisposición genética y se consume gluten.
Síntomas y manifestaciones de la enfermedad celíaca
La celiaquía puede manifestarse de forma muy variada entre distintas personas. Clásicamente, se asociaba con síntomas digestivos evidentes, pero hoy se sabe que más de la mitad de los adultos celíacos presentan principalmente síntomas extra-digestivos o incluso pueden ser asintomáticos aparentes. Algunas formas de celiaquía pasan desapercibidas durante años, lo que complica el diagnóstico.
Entre los síntomas digestivos más comunes en adultos con celiaquía se encuentran:
- Diarrea crónica (evacuaciones líquidas frecuentes).
- Distensión abdominal (abdomen hinchado) y exceso de gases.
- Dolor abdominal recurrente.
- Náuseas y vómitos.
- Estreñimiento (en algunos casos, el daño celíaco se manifiesta con estreñimiento en lugar de diarrea).
- Pérdida de peso o dificultad para mantener el peso, debido a la mala absorción de nutrientes.
- Pérdida del apetito y anorexia (especialmente en niños pequeños).
En cambio, muchos pacientes presentan manifestaciones no digestivas que incluyen:
- Cansancio crónico y fatiga persistente.
- Anemia por deficiencia de hierro (debido a la reducida absorción de hierro en el intestino dañado). Esto puede causar palidez, debilidad y mareos.
- Osteoporosis u osteopenia (huesos frágiles o baja densidad ósea) por mala absorción de calcio y vitamina D.
- Dermatitis herpetiforme: es una erupción cutánea crónica, con picazón intensa y ampollas, generalmente en codos, rodillas o glúteos. Es una manifestación cutánea de la celiaquía (básicamente, celiaquía que afecta la piel en vez del intestino). Si una persona tiene dermatitis herpetiforme, casi siempre tiene daño celíaco en el intestino aunque no siempre con síntomas digestivos.
- Llagas o aftas bucales recurrentes.
- Dolores de cabeza frecuentes e incluso migrañas.
- Lesión del sistema nervioso (lo que incluye entumecimiento y hormigueo en los pies y las manos, posibles problemas con el equilibrio y discapacidad cognitiva).
- Dolor articular.
- Disminución del funcionamiento del bazo, conocida como hipoesplenia.
- Aumento de las enzimas hepáticas.
En niños y bebés, la presentación clásica suele ser más digestiva, con diarrea crónica, vómitos, distensión abdominal marcada, heces pálidas y fétidas, y signos de desnutrición. Los pequeños pueden presentar además irritabilidad, retraso en el crecimiento y bajo peso para su edad. No obstante, algunos niños pueden no tener diarrea sino estreñimiento crónico como manifestación principal, o bien tener pocas señales evidentes más allá de un crecimiento lento.
Un detalle importante es que no existe un “patrón único” de presentación para la celiaquía. Algunos pacientes están casi asintomáticos (celiaquía silente), otros tienen síntomas leves que pueden confundir con malestares comunes, y otros sufren cuadros severos. Dado que los signos pueden variar según la edad y de una persona a otra, a menudo la enfermedad tarda años en reconocerse. Se estima que alrededor del 70-90% de los celíacos están sin diagnosticar en la población general, en parte porque sus síntomas fueron atribuidos a otras causas (como colitis, estrés, síndrome de intestino irritable, etc.) o porque eran muy sutiles.
Complicaciones y riesgos a largo plazo de la celiaquía
Si la enfermedad celíaca no se diagnostica y, por tanto, no se trata (es decir, si la persona continúa consumiendo gluten indefinidamente), pueden surgir diversas complicaciones debido al daño intestinal crónico y la malabsorción. Entre los principales problemas a largo plazo asociados a una celiaquía no tratada o mal controlada, se incluyen:
- Desnutrición y deficiencias nutricionales: El daño en las vellosidades impide absorber nutrientes adecuadamente. Es frecuente la deficiencia de vitaminas (especialmente A, D, E, K que son liposolubles, y folato) y de minerales como hierro y calcio. Esto puede causar anemia por deficiencia de hierro, fatiga crónica, debilidad muscular y en niños provocar retraso en el desarrollo y baja estatura.
- Debilitamiento de los huesos: Debido a la mala absorción de calcio y vitamina D, los huesos se debilitan. Los adultos no tratados pueden desarrollar osteopenia u osteoporosis, con mayor riesgo de fracturas. En niños, la deficiencia severa de vitamina D y calcio podría ocasionar raquitismo (huesos blandos).
- Infertilidad y aborto espontáneo: Las mujeres celíacas no tratadas pueden tener mayor incidencia de infertilidad, dificultades para concebir o abortos espontáneos recurrentes. Esto se atribuye en parte a las deficiencias nutricionales (como bajo peso, deficiencia de folatos o hierro, y alteraciones hormonales secundarias a la malnutrición).
- Intolerancia a la lactosa secundaria: Mientras el intestino está dañado, es común que el paciente celíaco presente intolerancia a la lactosa (azúcar de la leche). Esto ocurre porque la punta de las vellosidades intestinales produce la enzima lactasa, y al estar lesionadas, no digieren bien la lactosa. Una vez que el intestino haya sanado, muchos celíacos pueden volver a tolerar los lácteos sin problema.
- Trastornos del sistema nervioso: Algunas personas con enfermedad celíaca pueden desarrollar trastornos como convulsiones o una enfermedad de los nervios de las manos y los pies, que se conoce como neuropatía periférica. También existe una condición llamada ataxia por gluten, poco frecuente, en la que hay daño en partes del cerebro (cerebelo) que ocasiona dificultad de coordinación y equilibrio, y que se asocia a la celiaquía.
- Otras enfermedades autoinmunes: La inflamación crónica podría favorecer la aparición de otras patologías autoinmunes con el tiempo. Por ejemplo, los celíacos tienen mayor riesgo de desarrollar enfermedad tiroidea autoinmune, diabetes tipo 1 (si no la tenían de base), enfermedad autoinmune hepática, psoriasis, entre otras.
- Cáncer: Aunque no es muy común en términos absolutos, los pacientes con celiaquía no tratada tienen un riesgo aumentado de ciertos cánceres gastrointestinales. En particular, se ha observado mayor incidencia de linfoma no Hodgkin (un tipo de cáncer en el sistema linfático, a menudo del intestino delgado) y de adenocarcinoma de intestino delgado. Las investigaciones indican que la celiaquía mal controlada puede multiplicar por 2 a 4 veces el riesgo de linfoma intestinal, y más de 30 veces el riesgo de cáncer de intestino delgado, comparado con la población general. Afortunadamente, al iniciar la dieta sin gluten, este riesgo disminuye con los años. En general, un celíaco bien tratado tiene una expectativa de vida similar a la de una persona sin celiaquía.
Es importante destacar que con un diagnóstico temprano y el tratamiento adecuado (dieta estricta sin gluten), la mayoría de estas complicaciones se pueden prevenir o revertir en gran medida. Por ejemplo, la densidad ósea suele mejorar con los años de dieta y suplementos adecuados, y el riesgo de cáncer se aproxima al de la población general tras varios años de buen control. De ahí la importancia de reconocer la celiaquía a tiempo.
Diagnóstico y tratamiento de la celiaquía
Diagnosticar la enfermedad celíaca puede ser desafiante debido a la variabilidad de síntomas. Sin embargo, existen pruebas muy efectivas. El protocolo usual de diagnóstico incluye:
- Análisis de sangre buscando anticuerpos específicos: principalmente el anticuerpo anti-transglutaminasa tisular (anti-TTG) de tipo IgA. Este anticuerpo está elevado en la mayoría (alrededor del 90%) de los celíacos con daño intestinal significativo. También se pueden medir anticuerpos anti-endomisio (EMA) y anticuerpos anti-péptidos de gliadina deaminada (DGP). Si la persona tiene deficiencia de IgA (lo cual ocurre con mayor frecuencia en celíacos), se miden las versiones IgG de estos anticuerpos para evitar falsos negativos. Un resultado positivo fuerte de estos anticuerpos suele indicar celiaquía.
- Confirmación por biopsia intestinal: Se realiza mediante una endoscopia digestiva alta con toma de biopsias del duodeno (parte inicial del intestino delgado). Al examinar la muestra al microscopio, la celiaquía muestra inflamación con incremento de linfocitos y atrofia de las vellosidades intestinales (las vellosidades aparecen aplanadas o ausentes). La biopsia sigue siendo el “estándar de oro” para confirmar el diagnóstico en adultos. En niños, en ciertos casos con anticuerpos muy elevados y genética compatible, algunas guías permiten diagnosticar sin biopsia.
- Pruebas genéticas: determinar la presencia de HLA-DQ2/DQ8 puede ayudar. Si el resultado genético es negativo para ambos, virtualmente se descarta la celiaquía (porque es muy infrecuente una celiaquía sin esos genes). Si sale positivo, no confirma la enfermedad pero apoya el diagnóstico junto con las demás pruebas.
Es fundamental que estas pruebas se realicen mientras la persona consume gluten regularmente. Si alguien elimina el gluten de su dieta antes de las pruebas, los anticuerpos podrían normalizarse y la biopsia salir falsamente normal, dificultando el diagnóstico. Por eso se recomienda no iniciar dieta sin gluten por cuenta propia hasta completar los exámenes médicos en caso de sospecha.
El tratamiento de la enfermedad celíaca, por el momento, no ofrece una cura que permita volver a comer gluten sin consecuencias. La piedra angular del manejo es una dieta estricta sin gluten de por vida. Esto implica eliminar de la alimentación todos los productos que contengan trigo, cebada, centeno y sus derivados. Incluso cantidades mínimas de gluten (trazas) pueden mantener la reacción inmune activa, por lo que el cumplimiento debe ser muy riguroso.
Al suprimir el gluten, la inflamación intestinal disminuye gradualmente y las vellosidades comienzan a regenerarse. En unos pocos meses, la mayoría de los adultos celíacos experimentan una notable mejoría de los síntomas, y en niños la recuperación suele ser aún más rápida. La calidad de vida mejora y se normaliza la absorción de nutrientes. Sin embargo, en ocasiones la curación intestinal completa puede tardar de 1 a 2 años (en adultos especialmente).
No existen por ahora medicamentos aprobados que sustituyan a la dieta. Se están investigando nuevas terapias, como enzimas digestivas capaces de degradar el gluten (para reducir el efecto de pequeñas contaminaciones), moléculas que bloqueen la absorción del gluten o modulen la permeabilidad intestinal (por ejemplo, el fármaco experimental larazótido), e incluso vacunas o inmunoterapias para inducir tolerancia al gluten en celíacos. Hasta la fecha, ninguno ha alcanzado un uso clínico generalizado, pero los avances continúan en estudios clínicos. Por ahora, la realidad es que la dieta sin gluten es la única solución efectiva.
Además de la dieta, a los pacientes se les suele recomendar:
- Suplementos nutricionales al inicio, si hay deficiencias (por ejemplo, hierro, calcio, vitamina D, complejo B).
- Evaluación de la densidad ósea (por medio de densitometría) para verificar osteoporosis, sobre todo en adultos recién diagnosticados, con el fin de tratarla si está presente.
- Vacunación adecuada: la celiaquía no tratada puede dejar al bazo hipo-funcionante, lo que aumenta el riesgo ante ciertas infecciones. Por ello, algunos médicos recomiendan vacunas como la antineumocócica en pacientes celíacos.
- Seguimiento regular con médico y nutricionista: para monitorear la recuperación, la normalización de anticuerpos en sangre (deben negativizarse con el tiempo en dieta), y revisar la dieta (evitar errores o contaminación inadvertida con gluten).
Con un tratamiento estricto, la persona con celiaquía puede llevar una vida completamente normal y saludable. La mayoría recuperará su energía, su aparato digestivo sanará y podrá evitar las complicaciones serias. Eso sí, deberá mantener siempre la precaución con los alimentos, lo cual supone un cambio de estilo de vida permanente.
Sensibilidad al gluten no celíaca: cuando el gluten causa molestias sin ser celiaquía
Algunas personas experimentan síntomas muy similares a los de la celiaquía (dolores abdominales, hinchazón, diarrea, fatiga, “mente nublada”, etc.) al consumir gluten, pero tras la evaluación médica se descarta tanto la enfermedad celíaca como la alergia al trigo. A estos casos se les denomina sensibilidad al gluten no celíaca (SGNC). Es un diagnóstico relativamente nuevo y todavía algo controvertido, pero ha ganado reconocimiento en la última década a medida que la evidencia científica ha confirmado que existe un subconjunto de personas que genuinamente sufren problemas con el gluten a pesar de no ser celíacas ni alérgicas.
¿Qué es exactamente la sensibilidad al gluten no celíaca?
La SGNC es una hipersensibilidad al gluten en la cual la exposición a este provoca una variedad de síntomas intestinales y extraintestinales, que mejoran o desaparecen al retirar el gluten de la dieta. A diferencia de la celiaquía, no hay daño autoinmune identificable en el intestino ni atrofia de vellosidades, y a diferencia de la alergia, no está mediada por anticuerpos IgE ni produce reacciones inmediatas de tipo anafiláctico. Se trata más bien de una respuesta “innata” o no específica del sistema inmune, cuya fisiopatología aún se investiga.
En la práctica, se diagnostica por exclusión. Es decir, antes de etiquetar a alguien con sensibilidad al gluten no celíaca, el médico debe haber descartado mediante pruebas que no se trate de celiaquía (anticuerpos negativos, biopsia intestinal sin daño celíaco) ni de alergia al trigo (pruebas alérgicas negativas).
No existe aún un biomarcador o análisis específico que confirme la SGNC. Algunos pacientes con esta condición muestran niveles elevados de anticuerpos antigliadina (AGA) tipo IgG (hasta un 50% según algunos estudios), pero estos anticuerpos son inespecíficos y también pueden aparecer en celíacos o incluso en personas sanas tras infecciones, por lo que no se usan para diagnosticar formalmente la sensibilidad. Así, el diagnóstico se basa en la clínica: presencia de síntomas relacionados con la ingesta de gluten, y mejoría notable al suprimirlo de la dieta (idealmente comprobado mediante un “reto” controlado de retirar y reintroducir gluten bajo supervisión médica).
Síntomas y características de la sensibilidad al gluten no celíaca
Los síntomas de la SGNC pueden ser muy parecidos a los de la celiaquía, con la diferencia de que, en general, no hay manifestaciones por deficiencias nutricionales severas (puesto que no hay malabsorción significativa al no existir daño intestinal importante). Las personas con sensibilidad al gluten suelen experimentar:
- Malestar digestivo que aparece pocas horas o días después de consumir gluten: puede incluir distensión abdominal, exceso de gases, dolor o calambres abdominales, diarrea y/o estreñimiento (o alternancia de ambos).
- Síntomas extradigestivos variados: es común que reporten sensación de fatiga marcada o “cansancio extremo” tras comer gluten, así como dolor de cabeza, mente confusa o dificultad para concentrarse (lo que coloquialmente llaman “niebla cerebral”). También se han descrito dolores articulares o musculares difusos, entumecimiento de extremidades, erupciones cutáneas tipo eccema o dermatitis, y cambios de ánimo (ansiedad o decaimiento) asociados a la ingesta de gluten.
- A diferencia de la alergia, no hay normalmente urticaria aguda, ni hinchazón de labios o dificultad respiratoria inmediata tras comer gluten. Tampoco suele haber pérdida de peso severa ni retraso de crecimiento como en la celiaquía. Los síntomas tienden a ser subagudos o crónicos, apareciendo al cabo de horas y persistiendo mientras se consuma gluten regularmente.
Un elemento importante es que en la SGNC los síntomas mejoran rápidamente (en cuestión de días o pocas semanas) al iniciar una dieta libre de gluten, mucho más rápido que en la celiaquía. Y si la persona vuelve a ingerir gluten, las molestias retornan en poco tiempo, confirmando la relación. Esto es diferente a la alergia al trigo, donde la reacción aparece en cuestión de minutos a horas tras la exposición, de forma inmediata.
La sensibilidad al gluten no celíaca se ha detectado en diversas edades (tanto jóvenes como adultos), y parece ser más frecuente en mujeres que en hombres (al igual que la celiaquía). Su prevalencia exacta no está clara, pero se ha estimado que podría afectar a un rango entre el 0.5% y hasta el 6% de la población. Estas cifras varían porque dependen de cómo se definan los casos en cada estudio. Algunos expertos creen que una proporción importante de quienes se autodiagnostican como “sensibles al gluten” podrían en realidad tener otras afecciones (celiaquía oculta, alergia o intolerancia a otros componentes). Aun así, se reconoce que es un fenómeno real en muchos individuos.
Un dato interesante es que una porción de pacientes diagnosticados inicialmente con sensibilidad al gluten no celíaca podría realmente ser celíaca no diagnosticada correctamente. Esto suele ocurrir si se hicieron las pruebas mientras ya evitaban el gluten (lo que puede dar falsos negativos) o si presentaban formas menos comunes de celiaquía. Por eso, ante la duda, a veces es necesario repetir exámenes o hacer retos con gluten para confirmar la situación.
¿Por qué ocurre la sensibilidad al gluten? Posibles causas
La causa exacta de la SGNC aún se está investigando. No está claro por qué estas personas reaccionan al gluten. A diferencia de la celiaquía, aquí no hay un componente autoinmune claro ni daño tisular visible, pero sí se ha observado alguna activación inmunitaria de tipo innato (inmediato) en el intestino. Algunas teorías y hallazgos de investigaciones recientes incluyen:
- Inmunidad innata al gluten: Algunos estudios han mostrado que, tras consumir gluten, los pacientes con SGNC presentan ciertos marcadores de inflamación leve en el intestino (como aumento de unas células llamadas linfocitos intraepiteliales, aunque no tanto como en la celiaquía). También se han detectado niveles elevados de interleucinas proinflamatorias en cultivos de tejido intestinal expuesto al gluten en personas con SGNC, lo que sugiere que sí hay una reacción inmune, pero es distinta de la celíaca.
- Otros componentes del trigo: Una línea de investigación propone que quizá el culpable no sea el gluten en sí, sino otras sustancias presentes en los cereales con gluten. Uno de los candidatos son los FODMAPs, que son carbohidratos fermentables (especialmente los fructanos del trigo) que pueden causar hinchazón y molestia digestiva en personas sensibles (como ocurre en el síndrome de intestino irritable). De hecho, estudios australianos han mostrado que algunas personas que pensaban tener sensibilidad al gluten en realidad podrían estar reaccionando a los fructanos u otros FODMAPs en el trigo. Al ponerlos en dietas bajas en FODMAP, mejoraron, independientemente del gluten. No obstante, los FODMAPs no explican todos los casos. Un artículo de revisión de 2015 concluyó que los FODMAP pueden provocar ciertos síntomas gastrointestinales (como gases y distensión), pero no justifican los síntomas extra-digestivos ni el cuadro completo de la SGNC. Por tanto, debe haber más factores en juego.
- Además de los FODMAP, se ha implicado a unas proteínas del trigo llamadas inhibidores de la amilasa-tripsina (ATI). Los ATIs son proteínas que forman parte de la defensa natural de la planta de trigo contra plagas, y se ha descubierto que pueden activar receptores del sistema inmunitario innato en el intestino (receptores tipo Toll) provocando inflamación. Se teoriza que en algunos individuos los ATIs desencadenan inflamación intestinal y contribuyen a los síntomas de la sensibilidad al gluten no celíaca.
- Alteraciones en la barrera intestinal: Investigaciones lideradas por el Dr. Alessio Fasano han sugerido que tanto la celiaquía como la SGNC comparten cierta aumentada permeabilidad intestinal (lo que popularmente se llama “intestino permeable” o leaky gut). En la celiaquía esto es muy marcado. En la SGNC, se ha observado que tras ingerir gluten, estas personas pueden liberar más zonulina (una proteína reguladora de las uniones intercelulares del intestino), lo que podría permitir el paso de fragmentos de gluten a la sangre y activar reacciones a distancia (por ejemplo, algunos pacientes reportan “mente nublada” que podría deberse a inflamación leve a nivel cerebral inducida por estos fragmentos, aunque esto aún está en estudio).
- En resumen, la SGNC parece tener un componente inmunológico distinto al de la celiaquía clásica, y es probable que múltiples factores (gluten, otras proteínas del trigo, carbohidratos fermentables, microbiota, etc.) contribuyan a los síntomas. La ciencia aún está dilucidando cuánto pesa cada factor en diferentes personas.
Diagnóstico y tratamiento de la sensibilidad al gluten no celíaca
Actualmente, como mencionamos, no hay un test de laboratorio específico para SGNC. El diagnóstico se basa en:
- Descartar celiaquía y alergia: Esto es lo primero. El médico hará las mismas pruebas de anticuerpos y eventualmente biopsia que en la celiaquía; y pruebas de alergia (como IgE específica al trigo o pruebas cutáneas) para asegurarse de que no sea una alergia al trigo. Si todo eso es negativo, pero los síntomas sugieren clara relación con el gluten, se pasa al siguiente paso.
- Dieta de eliminación y reto: Se indica al paciente retirar completamente el gluten de la dieta por un periodo (por ejemplo, 4 a 6 semanas) y observar si hay mejoría sustancial. Luego, idealmente bajo supervisión, se reintroduce el gluten para ver si los síntomas reaparecen. En algunos casos de estudio, esto se hace de forma “doble ciego” (ni el paciente ni el evaluador saben si lo que consume tiene gluten o es placebo) para confirmar que no se trate de efecto placebo o nocebo. Si los síntomas vuelven con el gluten y desaparecen sin él, se confirma la sensibilidad al gluten no celíaca.
En cuanto al tratamiento, al no haber daño orgánico permanente, es más una cuestión de manejo de síntomas y dieta. La recomendación principal es seguir una dieta libre de gluten en la medida necesaria para mantener al paciente sin molestias. A diferencia de la celiaquía, algunas personas con SGNC no requieren ser tan estrictas con trazas o pequeñas contaminaciones, ya que su reacción no es autoinmune. No obstante, muchas refieren que incluso pequeñas cantidades les provocan síntomas, por lo que también terminan adoptando dietas muy rigurosas.
Es importante que un profesional de la nutrición guíe la dieta, para evitar deficiencias o desequilibrios (recordemos que eliminar el gluten implica suprimir cereales que aportan fibra, vitaminas y otros nutrientes, los cuales se deben reemplazar con alternativas adecuadas como arroz, maíz, quinoa, etc.).
A diferencia de los celíacos, las personas con SGNC generalmente no sufren daños permanentes en el intestino por consumir gluten, es decir, si un día comen algo con gluten por error tendrán malestar pero no se ha visto que se produzcan las complicaciones graves a largo plazo que vemos en la celiaquía. Sin embargo, la calidad de vida puede verse muy afectada por los síntomas en quienes son sensibles, así que igualmente deben cuidarse.
Un punto aún debatido es si la SGNC es permanente o temporal. Algunos estudios sugieren que podría ser crónica como la celiaquía (mientras se siga consumiendo gluten habrá síntomas). Otros casos anecdóticos mencionan personas que tras un tiempo sin gluten luego pudieron reintroducirlo sin tantos problemas, lo que hace pensar que tal vez en ciertos individuos la sensibilidad podría disminuir (quizá tras mejorar la salud intestinal o la microbiota). No hay una respuesta conclusiva aún. Por prudencia, la mayoría de los afectados continúan evitándolo indefinidamente.
Actualmente no existe un medicamento específico para la SGNC. Algunos podrían beneficiarse de enfoques usados en síndrome de intestino irritable, como antiespasmódicos para el dolor, probióticos, enzimas digestivas, etc., pero la evidencia es limitada. Lo fundamental es la dieta individualizada.
Vale mencionar que la SGNC es un campo activo de investigación. La comunidad médica está afinando criterios (hubo una conferencia de consenso en Salerno, Italia, en 2015, para definir mejor esta condición) y buscando marcadores que en el futuro permitan un diagnóstico más objetivo. Por ahora, se requiere paciencia y colaboración entre el paciente y el médico para llegar al diagnóstico y manejo adecuados.
Alergia al trigo: el componente alérgico de los problemas con gluten
La alergia al trigo es otra condición distinta donde el gluten está involucrado, aunque aquí el mecanismo ya no es autoinmune ni de sensibilidad retardada, sino una reacción alérgica inmediata mediada por anticuerpos IgE. Es decir, el sistema inmunitario de ciertas personas reconoce erróneamente alguna proteína del trigo como algo peligroso y desencadena una reacción alérgica cuando se expone a ella. Estas proteínas pueden ser el gluten u otras proteínas del trigo (como las albuminas, globulinas, gliadinas, etc.).
La alergia al trigo puede manifestarse de dos formas principales:
- Alergia alimentaria al trigo: cuando la reacción ocurre al ingerir trigo (por ejemplo, comer pan, pasta, etc.).
- Alergia respiratoria al trigo (asma de los panaderos): aquí la persona se sensibiliza al inhalar harinas de trigo (común en panaderos u otras profesiones expuestas al polvo de harina) y desarrolla síntomas respiratorios.
Aquí nos enfocaremos en la forma alimentaria, que es la que se traslapa con el tema del gluten en la dieta.
Mecanismo y factores de riesgo de la alergia al trigo
En las alergias alimentarias, el sistema inmune (específicamente los linfocitos y células plasmáticas) producen anticuerpos IgE contra ciertas proteínas del alimento. En el caso del trigo, las proteínas alérgenas pueden incluir componentes del gluten (gliadinas y gluteninas) pero también otras proteínas de reserva como las albuminas y globulinas del grano de trigo. Estos anticuerpos se fijan a mastocitos (células alérgicas) y cuando la persona vuelve a comer trigo, los anticuerpos reconocen la proteína y hacen que los mastocitos liberen histamina y otros mediadores, provocando la reacción alérgica.
La alergia al trigo suele desarrollarse en la infancia temprana, similar a otras alergias alimentarias. Muchos niños alérgicos al trigo podrían superarla y volverse tolerantes tras algunos años (se dice que un porcentaje la supera hacia los 3-5 años de edad). Sin embargo, en otros casos puede persistir en la edad adulta. También es posible desarrollarla de adulto, aunque es menos común.
Los factores de riesgo incluyen la atopia (tendencia a alergias): por ejemplo, niños con dermatitis atópica severa o con alergia a otros alimentos tienen más probabilidad de presentar alergia al trigo. También hay cierta predisposición familiar a enfermedades alérgicas.
Es importante señalar que la alergia al trigo es relativamente poco frecuente en comparación con otras alergias alimentarias como la leche, huevo o maní. Estudios epidemiológicos estiman que menos de 1 de cada 200 adultos tiene alergia al trigo (por ejemplo, una investigación en Japón encontró una prevalencia de apenas 0.2% en adultos), y en niños podría ser ligeramente más alta pero aun así infrecuente.
Síntomas de la alergia al trigo
Los síntomas de alergia alimentaria aparecen rápidamente tras la exposición (generalmente minutos u horas después de ingerir el trigo). Pueden variar en severidad:
- Síntomas cutáneos: Urticaria (ronchas rojas, elevadas, que producen picazón) es común. También puede haber hinchazón de labios, párpados o cara (angioedema). En algunos casos, personas con dermatitis atópica experimentan un empeoramiento de su eccema tras consumir trigo.
- Síntomas respiratorios: Congestión nasal, estornudos, o incluso asma (sibilancias, dificultad para respirar) poco después de comer alimentos con trigo. En la alergia respiratoria ocupacional (asma de panadero) es principalmente asma y rinitis al inhalar harina.
- Síntomas gastrointestinales agudos: Pueden ocurrir vómitos, cólicos abdominales y diarrea poco tiempo después de ingerir trigo, pero a diferencia de la celiaquía o SGNC, estos suelen presentarse rápidamente como parte de una reacción alérgica sistémica.
- Anafilaxia: Es la reacción alérgica generalizada y potencialmente mortal. En la alergia al trigo, especialmente si es severa, puede desencadenarse anafilaxia con síntomas que incluyen dificultad respiratoria severa, opresión en la garganta, pulso acelerado, baja de presión arterial, mareo e incluso pérdida de conciencia. Existe una forma particular llamada anafilaxia inducida por ejercicio y trigo: algunas personas solo sufren la reacción grave si hacen ejercicio físico poco después de consumir trigo (sin ejercicio podrían tolerarlo). Esto es un cuadro raro pero descrito en la literatura médica.
Es importante destacar que la alergia al gluten como tal (es decir, IgE específica contra las gliadinas del gluten) es una subforma de alergia al trigo. Muchas veces el término “alergia al gluten” se utiliza incorrectamente (la mayoría de las personas quieren referirse a celiaquía cuando dicen eso). En realidad, si alguien es alérgico a únicamente la fracción gluten del trigo, clínicamente se presenta igual que una alergia al trigo (porque el gluten es parte del trigo). Así que en el día a día no se distingue mucho; ambos implican evitar el trigo.
La alergia al trigo no causa los daños crónicos ni las complicaciones de la celiaquía, ya que es una reacción aguda que sucede solo al haber exposición al alérgeno. Si la persona evita el trigo, está completamente sana sin síntomas ni inflamación persistente.
Diagnóstico y manejo de la alergia al trigo
El diagnóstico se realiza mediante la historia clínica (correlación de síntomas inmediatos con ingesta de trigo) y se confirma con pruebas alérgicas:
- Pruebas cutáneas (prick test) con extractos de trigo: Se coloca una gota de alérgeno en la piel y se pincha levemente. Si la persona es alérgica, en 15 minutos aparece un habón rojizo con picor en el sitio.
- Análisis de sangre (IgE específica): Se puede medir la IgE en sangre dirigida contra proteínas de trigo. Títulos altos apoyan el diagnóstico. A veces se mide IgE contra componentes específicos (componentes del gluten, etc.) para perfilar la alergia.
- En casos dudosos, se hace un test de provocación oral controlado: administrar una pequeña cantidad de trigo en un entorno médico vigilado y ver si produce reacción.
El tratamiento de la alergia al trigo consiste en evitar el trigo y sus derivados en la dieta. Esto incluye harinas, pan, pasta, sémola, cuscús, salsa de soja con trigo, etc. A diferencia de la celiaquía, aquí no es obligatorio eliminar la cebada y el centeno si solo se es alérgico al trigo (muchos alérgicos al trigo toleran otros cereales con gluten). Sin embargo, algunas personas alérgicas al trigo podrían reaccionar a cereales cercanos (por reactividad cruzada de proteínas) y en la práctica muchos optan por seguir una dieta sin gluten, ya que así evitan el trigo y también se aseguran por si acaso.
En niños pequeños con alergia al trigo, hay que proveer sustitutos nutricionales (ej. usar harinas de arroz, maíz, papa, etc. para cubrir carbohidratos).
Se educa al paciente o padres sobre leer etiquetas (en muchos países el trigo se listá como alérgeno en las etiquetas) y sobre cómo manejar situaciones de exposición accidental.
Para reacciones alérgicas, se indica llevar siempre consigo medicamentos de rescate. En casos de alergia moderada-grave, el médico recetará un autoinyector de epinefrina (adrenalina) para usar de inmediato si hay anafilaxia. También antihistamínicos orales para síntomas leves, y un broncodilatador (inhalador) si tiene asma.
En algunos países se está explorando la inmunoterapia oral para alergia al trigo (administrar microdosis crecientes de harina de trigo para “desensibilizar” al paciente con el tiempo). Esto aún está en fases experimentales y no es un tratamiento estándar, debido al riesgo de reacciones. Pero hay reportes de casos exitosos bajo supervisión especializada.
La buena noticia es que muchos niños alérgicos al trigo, como mencionamos, eventualmente superan la alergia tras algunos años, y pueden reintroducir trigo con seguridad según lo indique su alergólogo. En adultos, si la alergia persiste, suele ser de por vida (aunque hay casos de mejora).
Por último, es crucial diferenciar la alergia al trigo de la celiaquía y la SGNC:
- En la alergia, la reacción es inmediata y mediada por IgE, con riesgo de anafilaxia. No hay daño crónico en tejidos ni atrofia de vellosidades.
- En la celiaquía, la reacción es autoinmune retardada, principalmente contra el gluten de trigo/cebada/centeno, con daño histológico en intestino y síntomas crónicos.
- En la sensibilidad al gluten, la reacción es retardada pero sin lesión auto-inmune ni IgE. Solo síntomas funcionales.
Otras condiciones vinculadas al gluten
Además de las tres entidades principales arriba descritas, vale la pena mencionar brevemente otras patologías relacionadas con el gluten o el trigo:
- Dermatitis herpetiforme: ya la mencionamos dentro de la celiaquía, pero recalcar que es una enfermedad de la piel (ronchas y ampollas en codos, rodillas, glúteos, espalda) que está directamente causada por la sensibilidad al gluten. De hecho, se considera una manifestación de la celiaquía: casi el 100% de los pacientes con dermatitis herpetiforme tienen daño celíaco intestinal (aunque sea asintomático). El tratamiento es también dieta sin gluten estricta y, a veces, medicamentos como la dapsona para controlar la erupción hasta que la dieta haga efecto.
- Ataxia por gluten: una condición neurológica rara donde la ingesta de gluten provoca daño en el cerebelo (parte del cerebro encargada de la coordinación). Produce inestabilidad al caminar, torpeza, dificultad para hablar claramente. Muchos casos están asociados a anticuerpos similares a los de la celiaquía, y mejoran al retirar el gluten. Representa menos del 5% de ataxias esporádicas, pero es importante reconocerla porque es potencialmente reversible con dieta sin gluten.
- Sensibilidad al trigo no celíaca: Algunos investigadores usan este término para referirse a casos en que quizá no sea el gluten el problema sino otros componentes del trigo (por ejemplo, personas que toleran la cebada y centeno pero no el trigo). Sin embargo, en la práctica suele englobarse dentro de la SGNC, ya que es difícil diferenciarlo sin pruebas muy específicas.
- Síndrome del intestino irritable (SII): El SII en sí no es causado por el gluten, pero lo mencionamos porque hay un solapamiento clínico. Muchos pacientes con SII (trastorno funcional digestivo) notan empeoramiento de sus sintomas con ciertos alimentos, incluyendo trigo y gluten. Algunos estudios han demostrado que un subgrupo de pacientes con SII mejora con la dieta sin gluten, a pesar de no ser celíacos. Esto podría deberse a sensibilidades como la SGNC o a los FODMAPs del trigo. De hecho, la dieta baja en FODMAP que se usa para SII elimina, entre otras cosas, el trigo (por su alto contenido en fructanos). Por ello, en alguien con diagnóstico de SII se recomienda evaluar la celiaquía (porque algunos resultan ser celíacos no diagnosticados) y, si no lo es, podría intentar una dieta libre de gluten o baja en FODMAP bajo supervisión para ver si mejora.
- Trastornos psiquiátricos o neurológicos: Ha habido hipótesis y algunos reportes sobre posible relación entre el consumo de gluten y ciertas condiciones neurológicas o psiquiátricas (por ejemplo, esquizofrenia, autismo, trastorno por déficit de atención). Hasta la fecha, la evidencia no es concluyente. En autismo se popularizó la dieta sin gluten y caseína como tratamiento, pero estudios científicos controlados no han demostrado mejorías significativas salvo en casos particulares (quizá aquellos autistas que además eran celíacos o sensibles). En la población general, no hay prueba de que el gluten cause estas enfermedades. Solo en contextos específicos como la “psicosis por gluten” (casos aislados de personas con celiaquía que presentaban síntomas psicóticos que remiten con la dieta) o la ataxia ya mencionada, se ha visto un vínculo claro.
En general, si bien el gluten se ha implicado en muchas condiciones, es importante diferenciar la evidencia firme de las teorías. La celiaquía, la SGNC y la alergia al trigo son entidades bien establecidas. Otros efectos más difusos del gluten siguen investigándose.
Vivir con una dieta sin gluten: consejos prácticos y cuidados
Tanto los celíacos como muchas personas con sensibilidad al gluten (y también los alérgicos al trigo, por motivos obvios) deben seguir una dieta libre de gluten. Esto conlleva ajustes en la vida diaria, pero con información y planificación es absolutamente posible llevar una vida plena y saludable. A continuación, brindamos algunos consejos y consideraciones:
Aprender a leer etiquetas e identificar el gluten oculto
El gluten está presente no solo en alimentos obviamente hechos con trigo (panes, pastas, pasteles), sino también puede aparecer en:
- Embutidos, fiambres, salchichas: a veces usan harinas o proteínas de trigo como aglutinante.
- Salsas preparadas, sopas enlatadas o caldos: la harina de trigo se usa como espesante en muchas salsas (por ejemplo, salsa de soya tradicional contiene trigo fermentado, la salsa bechamel enlatada, etc.).
- Productos empanizados o rebozados: evidentemente tienen harina.
- Cereales de desayuno y barritas: muchos contienen malta (derivado de la cebada) o trazas de trigo.
- Dulces y golosinas: algunos caramelos, regalices o chocolates pueden contener extractos de malta de cebada como saborizante.
- Cerveza y algunas bebidas alcohólicas: la cerveza convencional se elabora con cebada (contiene gluten), a menos que sea cerveza sin gluten. Otras bebidas destiladas son seguras porque el proceso de destilación elimina el gluten, aunque estén hechas de cereales (por ejemplo, whisky de cebada no debería tener gluten tras destilarse, pero algunos celíacos prefieren evitarlos si no confían). Los vinos y licores de uva no contienen gluten.
- Medicamentos y suplementos: Increíblemente, algunos medicamentos usan almidón de trigo como excipiente (relleno en pastillas). En la mayoría de los casos las cantidades son mínimas, pero un celíaco estricto debe revisar esta posibilidad. Por suerte, muchos prospectos indican “contiene almidón de trigo” si lo incluyen.
Revisar las etiquetas es clave. En muchos países, la normativa exige resaltar los alérgenos (incluyendo el trigo, centeno, cebada) en la lista de ingredientes. Buscar palabras como “trigo”, “harina de trigo”, “sémola”, “cebada”, “centeno”, “malta”. También tener cuidado con la avena: la avena pura no tiene gluten, pero suele estar contaminada con trigo durante su procesamiento. Solo avena certificada “sin gluten” es segura para celíacos (y aún así, un pequeño subgrupo de celíacos reacciona a la avena por una proteína similar, la avenina, por lo que se introduce con precaución).
Por fortuna, hoy en día es cada vez más común encontrar productos con la etiqueta “Sin Gluten” o el símbolo de la espiga tachada, lo cual facilita las compras. Este sello generalmente garantiza que el alimento tiene menos de 20 partes por millón (ppm) de gluten, límite considerado seguro internacionalmente.
Dieta equilibrada sin gluten
Eliminar el gluten no significa comer mal o monótono. Hay una amplia variedad de alimentos naturalmente libres de gluten:
- Todos los vegetales, verduras y frutas frescas.
- Carnes, pescados, huevos (sin empanizar ni agregar salsas con harina).
- Lácteos (teniendo en cuenta la posible intolerancia a lactosa inicial en celíacos, pero el producto en sí no tiene gluten).
- Legumbres: frijoles, lentejas, garbanzos, etc.
- Tubérculos y raíces: papa, camote (batata), yuca, ñame.
- Cereales y granos sin gluten: arroz, maíz, quinoa, amaranto, trigo sarraceno (alforfón), mijo, sorgo, teff. También la tapioca (que viene de la yuca).
- Frutos secos y semillas.
- Aceites, azúcar (aunque comer con moderación por salud general).
- Hierbas y especias (puras, sin mezclar con harinas).
Con estos ingredientes se puede cocinar de todo: desde guisos, arroces, tacos con tortillas de maíz, arepas de maíz, hasta postres usando harinas de arroz o almendra en lugar de trigo.
Existen en el mercado harinas sin gluten (de arroz, garbanzo, almendra, maicena, mezclas comerciales) y pastas, panes y galletas sin gluten elaborados con estos ingredientes. El sabor y textura han mejorado mucho con los años y hoy es posible encontrar pan sin gluten bastante bueno, cereales de desayuno a base de maíz, etc. Aunque suelen ser más caros, hay cada vez más oferta por la demanda creciente.
Es importante cuidar la nutrición: algunas harinas sin gluten son menos nutritivas que la de trigo (por ejemplo, la refinada de arroz tiene menos fibra y vitaminas que la de trigo integral). Por eso, se recomienda incluir granos integrales sin gluten (quinoa, amaranto, arroz integral) y no abusar de productos industrializados sin gluten que a veces vienen cargados de azúcares o grasas para mejorar sabor.
Evitar la contaminación cruzada con gluten
Esto aplica sobre todo a celíacos y a alérgicos serios al trigo. Significa prevenir que alimentos sin gluten se contaminen con gluten por contacto. Consejos:
- Tener cuidado con las superficies y utensilios: Si en la casa alguien cocina con harina de trigo, esa superficie debe limpiarse muy bien antes de preparar algo sin gluten. Tener tostadora aparte para pan sin gluten (las migas de pan normal en una tostadora contaminan). Lo mismo con tablas de picar, coladores de pasta (usar colador separado para pasta sin gluten), etc.
- En restaurantes, informar claramente que se tiene que evitar gluten y, si es celíaco, recalcar que incluso trazas importan. Optar por platos naturalmente sin gluten (ej: una carne a la plancha con vegetales, sin salsas; pescado con papas; etc.). Preguntar si fríen las papas en el mismo aceite que empanizados (de ser así, esas papas se contaminan). Cada vez más restaurantes ofrecen menú sin gluten o están conscientes del tema, pero siempre es bueno confirmar.
- Cuidado con buffets o paneras compartidas: por ejemplo, la mantequilla o mermelada en un frasco compartido donde alguien metió un cuchillo que tocó pan regular ya queda con migas. Lo ideal es separar porciones aparte para la persona sin gluten.
- En casa, familia y amigos deben conocer la seriedad (en caso de celiaquía) para evitar “solo le quito el pan y te doy la carne del sándwich” porque esa carne ya tocó el pan con gluten. Aunque suene exagerado, es lo necesario para la seguridad del celíaco.
Para sensibilidad al gluten, la contaminación cruzada quizá no sea tan crítica (algunos toleran pequeñas trazas sin mayor problema). En alergia al trigo, depende de la severidad: algunos reaccionan incluso a trazas, otros no. Siempre es mejor pecar de precavido.
Vida social y apoyo emocional
Adoptar una dieta sin gluten es un reto, sobre todo al inicio. Implica modificar hábitos y a veces sentirse “diferente” en reuniones sociales donde la pizza, la cerveza o la pasta son protagonistas. Algunos consejos:
- Informar a allegados: Explicar a amigos, compañeros de trabajo y familiares qué implica la condición. Muchas veces las personas no entienden la diferencia entre una “dieta de moda” y una necesidad médica. Aclara que incluso una pequeña cantidad puede hacerte daño serio (en caso celíaco/alérgico) o arruinarte el día con malestar (si eres sensible). Entre más te apoyen, más fácil será.
- Planificación: Si vas a comer fuera, investiga restaurantes que tengan opciones sin gluten. Actualmente hay apps y comunidades en línea donde la gente celíaca califica lugares según su seguridad. Llevar siempre algún bocadillo sin gluten contigo (un fruto seco, una barra sin gluten) por si en algún evento no encuentras nada seguro que comer.
- No te aísles: La socialización a menudo gira en torno a la comida, pero puedes seguir disfrutando salidas. Sugiere actividades o restaurantes aptos, u ofrécete a llevar tu comida si vas a casa de alguien (muchos anfitriones aprecian que les facilites). También, dentro de lo posible, enfoca la atención en la compañía más que en la comida.
- Grupos de apoyo: Unirse a asociaciones de celíacos o grupos online de personas con SGNC puede ser de gran ayuda. Compartir experiencias, recetas, marcas seguras, y simplemente desahogar frustraciones con gente que entiende tu situación es muy valioso.
- Aspectos psicológicos: Es normal sentir agobio o tristeza tras el diagnóstico, pues significa renunciar a comidas favoritas o cambiar rutinas. Con el tiempo, se vuelve segunda naturaleza y especialmente al notar cómo mejora tu salud, se refuerza la motivación. Si la ansiedad social o la preocupación por la comida se vuelven muy intensas, considera buscar apoyo de un psicólogo para manejar la adaptación.
Cuidado con los mitos y desinformación
Al embarcarte en la vida sin gluten, te topas con mucha información, no siempre correcta. Por ejemplo:
- “Un poquito de gluten no te hará daño”: Falso para celíacos y alérgicos severos. Inclusive 50 mg de gluten (equivalente a una migaja de pan) pueden reactivar la respuesta autoinmune celíaca. Así que no puedes “hacer trampas” ni siquiera ocasionalmente. En sensibilidad, podría no causar daño permanente pero suele generar síntomas, así que tampoco vale la pena.
- “Los alimentos ‘libres de gluten’ son más sanos o adelgazan”: No necesariamente. Un pan sin gluten puede tener igual o más calorías que uno normal, a veces más azúcar o grasa para mejorar sabor. La dieta sin gluten no es una dieta para bajar de peso per se. Muchas personas suben de peso tras el diagnóstico de celiaquía precisamente porque al sanar el intestino absorben mejor todo (lo bueno y lo malo).
- “La celiaquía es una alergia o una intolerancia leve”: No, es una enfermedad autoinmune seria. Tampoco es una simple “intolerancia” como la lactosa (que es por falta de enzima). Aquí hay una reacción inmunológica agresiva. Minimizarla puede llevar a que no se respeten las necesidades del paciente.
- “Solo los niños padecen celiaquía”: Falso. Puede aparecer a cualquier edad. De hecho, muchos se diagnostican en la adultez; hay casos detectados en personas de 60-70 años que toda su vida tuvieron síntomas menores o latentes. Nunca es tarde para que se active si tienes predisposición.
- “Si los exámenes de sangre son negativos, seguro no eres celíaco”: No siempre. Aunque los anticuerpos son muy útiles, existe un porcentaje pequeño de celíacos seronegativos (especialmente aquellos con daño leve o que ya redujeron gluten). Si hay alta sospecha, a veces se justifica hacer biopsia o pruebas genéticas. También, si ya estabas en dieta sin gluten por tu cuenta, los exámenes pueden salir falsamente negativos.
- “La avena tiene gluten”: La avena en sí no contiene las proteínas del gluten de trigo, pero la mayoría está contaminada con trazas. La avena certificada sin gluten es segura para la mayoría de celíacos (según estudios, 95% la toleran), aunque se suele introducir gradualmente y comprobar tolerancia.
- “La dieta sin gluten es saludable para cualquiera”: No hay evidencia de que alguien sin estas condiciones mejore su salud por quitar el gluten. De hecho, podría perder fibra y micronutrientes si no reemplaza adecuadamente. Por lo que no se recomienda eliminar el gluten a menos que exista una indicación médica. Eso sí, comer menos alimentos ultraprocesados (que frecuentemente contienen gluten) y más alimentos naturales puede ser benéfico, pero no por el gluten en sí, sino por mejorar la calidad general de la dieta.
Mitos comunes sobre el gluten y aclaraciones
Dado que el gluten ha estado en el centro de tendencias alimentarias, es importante derribar algunos mitos que circulan:
- “El gluten es malo para todo el mundo”: Esto es un mito. El gluten por sí mismo no es nocivo para la mayoría. Solo perjudica a quienes tienen las condiciones mencionadas (celiaquía, SGNC, alergia). Para los demás, no hay razón de salud para evitarlo, y los cereales con gluten, especialmente integrales, aportan nutrientes beneficiosos (fibra, vitaminas B, etc.). El problema es que a veces se confunde el efecto de reducir comida chatarra (que casualmente muchas tienen gluten) con “el gluten era malo”. Una persona que cambia pizza y galletas (ricas en gluten y azúcar y grasas) por ensaladas y arroces integrales (sin gluten) va a sentirse mejor, pero no por quitar el gluten per se, sino por mejorar la calidad global de su alimentación.
- “Seguir una dieta sin gluten adelgaza”: No necesariamente. Como cualquier dieta, depende de las calorías y alimentos que consumas. Muchos productos sin gluten pueden tener igual o más calorías. Algunos recién diagnosticados con celiaquía incluso suben de peso cuando sanan (porque su intestino absorbe más). Adelgazar con una dieta sin gluten solo sucederá si reduces calorías o comes más sano, no por quitar el gluten en sí.
- “La celiaquía es una enfermedad moderna por la modificación del trigo”: La celiaquía existe desde siempre. Descripciones clásicas de la antigüedad ya hablan de niños con diarreas crónicas. Es cierto que su diagnóstico ha aumentado en las últimas décadas, pero principalmente por mayor conciencia médica y mejores pruebas. Puede haber factores ambientales nuevos (cambios en dieta, uso de antibióticos, etc.) que influyan en la expresión de la enfermedad, pero el trigo en sí y su gluten llevan milenios en la dieta humana.
- “Si tienes intestino irritable, debes dejar el gluten”: El síndrome de intestino irritable tiene múltiples desencadenantes y varía según la persona. No todos los con SII son sensibles al gluten. Algunos lo son (posiblemente tenían SGNC no diagnosticada), otros no. En SII se suele intentar primero dieta baja en FODMAP (que incluye reducir trigo por fructanos), pero no se indica dieta sin gluten a todos sistemáticamente, a menos que se compruebe beneficio individual.
- “Los alimentos sin gluten son siempre más nutritivos”: No. Un pan sin gluten hecho con almidón refinado de arroz y maíz puede tener menos fibra y menos vitaminas que un pan integral de trigo. Muchos productos sin gluten no están enriquecidos con vitaminas como lo están las harinas de trigo (ej. con folático, hierro) en algunos países. Así que un celíaco debe buscar opciones nutritivas y no asumir que “sin gluten = saludable” indiscriminadamente.
- “Puedo diagnosticarme y tratarme solo: dejé el gluten y me siento mejor, entonces era eso”: Cuidado. Si sospechas un problema con el gluten, lo responsable es acudir al médico antes de eliminarlo. Porque como explicamos, si lo retiras y luego haces pruebas, pueden salir negativas aunque tengas celiaquía. Además podrías estar enmascarando otro trastorno (enfermedad de Crohn, colitis microscópica, etc. que compartía síntomas). Siempre se debe obtener un diagnóstico certero cuando hay síntomas importantes. Después de las pruebas, si resultan negativas para todo y decides que el gluten te cae mal, pues adelante con la dieta, pero al menos descartaste otras cosas primero.
Conclusiones: una perspectiva integradora
En resumen, el gluten es un desencadenante alimentario de un espectro de trastornos que van desde una alergia clásica hasta una enfermedad autoinmune grave. La enfermedad celíaca representa el extremo autoinmune, con daño orgánico intestinal, numerosas repercusiones sistémicas pero por suerte manejable con dieta estricta y con excelentes resultados si se diagnostica a tiempo. La sensibilidad al gluten no celíaca ocupa ese terreno intermedio donde el gluten genera malestar importante sin dejar huella lesiva visible, recordándonos que aún hay misterios en cómo ciertos alimentos interactúan con nuestro organismo. Y la alergia al trigo nos recuerda que el sistema inmunitario tiene múltiples formas de reaccionar a un mismo agente, en este caso produciendo anticuerpos que pueden llevar a reacciones inmediatas severas.
Para las personas que conviven con estas condiciones, el mensaje es esperanzador: hoy se dispone de muchas herramientas de diagnóstico y de un entorno cada vez más amigable para la dieta sin gluten. La comprensión pública ha crecido y es más fácil encontrar opciones seguras, aunque aún persisten retos en educación y acceso (especialmente por el costo de algunos alimentos especiales).
Desde el punto de vista de la salud integral, manejar una enfermedad relacionada con el gluten no solo trata de eliminar un ingrediente, sino de atender al paciente en su totalidad: asegurar su nutrición, monitorear su bienestar emocional, acompañarlo en la adaptación social y mantener un seguimiento médico continuo. Con apoyo multidisciplinario (médicos, nutricionistas, psicólogos, grupos de apoyo) y el compromiso del propio paciente, la vida sin gluten puede ser tan plena y sana como cualquier otra. Muchas personas descubren nuevas formas de alimentarse, aprenden más sobre nutrición y terminan mejorando hábitos en general.
Finalmente, conviene mantenerse actualizado. La investigación en celiaquía y trastornos relacionados con el gluten está en constante evolución: cada año surgen hallazgos sobre por qué ocurren estas enfermedades y cómo tratarlas más allá de la dieta. Quizá en un futuro no muy lejano veamos tratamientos complementarios que permitan mayor flexibilidad. Mientras tanto, el conocimiento es poder: comprender bien estas condiciones es el primer paso para manejarlas exitosamente y derribar mitos y temores.
Referencias:
- Mayo Clinic. “Enfermedad celíaca: Síntomas y causas.” Mayo Clinic, Biblioteca de Salud (información para pacientes). Consultado en 2025.
- World Gastroenterology Organisation (WGO). “Celiac Disease.” Global Guidelines, julio 2016.
- Sanders DS, et al. “Oslo definitions for coeliac disease and related terms.” Gut 62(1):43-52, 2013.
- Lebwohl B, Ludvigsson JF, Green PHR. “Celiac disease and non-celiac gluten sensitivity.” BMJ 351:h4347, 2015.
- Sapone A, et al. “Spectrum of gluten-related disorders: consensus on new nomenclature and classification.” BMC Medicine 10:13, 2012.
- Fasano A, Sapone A, Zevallos V, Schuppan D. “Nonceliac gluten sensitivity.” Gastroenterology 148(6):1195-1204, 2015.
- Biesiekierski JR, et al. “No effects of gluten in patients with self-reported non-celiac gluten sensitivity after dietary reduction of FODMAPs.” Gastroenterology 145(2):320-328, 2013.
- Skodje GI, et al. “Fructan, rather than gluten, induces symptoms in some patients with self-reported non-celiac gluten sensitivity.” Gastroenterology 154(3):529-539, 2018.
- Verdu EF, Armstrong D, Murray JA. “Between celiac disease and irritable bowel syndrome: the ‘no man’s land’ of gluten sensitivity.” Am. J. Gastroenterol. 104(6):1587-1594, 2009.
- American Academy of Allergy, Asthma & Immunology (AAAAI). “Wheat Allergy.” (Centro de educación para pacientes, información en línea). 2020.



